Secrets révolutionnaires pour la santé du cerveau : traitements alternatifs révélés pour la maladie d’Alzheimer, la démence et la maladie de Parkinson (2025)
Contenu
Introduction
Chapitre 1 : L’ivermectine dans la maladie de Parkinson et la démence : exploration de son potentiel en tant que thérapie neuroprotectrice adjuvante
Chapitre 2 : Le DMSO pourrait sauver des millions de personnes des lésions cérébrales et médullaires – Un médecin du Midwest
Chapitre 3 : Leçons tirées de 5 années de soins prodigués à des proches atteints de démence
Chapitre 4 : Protocole ReCODE pour la maladie d’Alzheimer – Dr Dale Bredesen
Chapitre 5 : Le bleu de méthylène pour la maladie d’Alzheimer, la démence et la santé neurologique
Chapitre 6 : La grande escroquerie autour de la maladie d’Alzheimer et les remèdes éprouvés qu’ils ont enterrés pour des milliards
Références
Introduction
Les troubles neurologiques tels que la maladie de Parkinson, la démence et la maladie d’Alzheimer figurent parmi les problèmes de santé les plus complexes de notre époque. Ils touchent des millions de personnes dans le monde et engendrent d’importantes souffrances émotionnelles, physiques et financières. Cet ebook rassemble les conclusions de six articles clés, chacun explorant des approches novatrices, souvent négligées, pour comprendre, prévenir et traiter ces affections. Des médicaments repositionnés comme l’ivermectine, le DMSO et le bleu de méthylène aux protocoles personnalisés, en passant par des stratégies pratiques d’aide aux personnes atteintes et des analyses critiques de la recherche conventionnelle, ces articles mettent en lumière des perspectives alternatives qui remettent en question les idées reçues. En les combinant, nous souhaitons offrir une ressource complète aux lecteurs en quête de stratégies fondées sur des données probantes, au-delà des traitements standards. Le contenu s’appuie sur des études récentes et des analyses d’experts (données de 2025), et met l’accent sur les thérapies neuroprotectrices, les interventions sur le mode de vie et les approches systémiques.

Chapitre 1 : L’ivermectine dans la maladie de Parkinson et la démence : exploration de son potentiel en tant que thérapie neuroprotectrice adjuvante
La maladie de Parkinson, une affection neurodégénérative progressive, touche des millions de personnes dans le monde, provoquant des symptômes invalidants tels que tremblements, rigidité et déclin cognitif. Alors que les chercheurs continuent d’explorer des traitements innovants, un candidat inattendu a émergé : l’ivermectine, un médicament traditionnellement utilisé pour traiter les infections parasitaires. Des études récentes ont suscité la curiosité quant à ses potentiels effets neuroprotecteurs, soulevant des questions quant à savoir si ce médicament largement disponible pourrait offrir un espoir pour la prise en charge, voire le ralentissement de la progression de la maladie de Parkinson. Dans cet article, nous explorons les fondements scientifiques du rôle potentiel de l’ivermectine dans le traitement de la maladie de Parkinson, en examinant les recherches les plus récentes, ses mécanismes d’action et leurs implications pour les patients en quête de nouvelles options thérapeutiques.
L’ivermectine peut-elle jouer un rôle clé dans le traitement de la maladie de Parkinson ?
Deux articles évalués par des pairs — l’un de Warnecke et al. (2020) et l’autre de Wadsworth et al. (2024) — ainsi qu’une thèse de doctorat de Dongwook Wi soutenue en 2021, laissent fortement penser que c’est possible. Toutes ces recherches ont été menées au cours des trois dernières années.
Voici quelques points saillants.
La présente étude a révélé que l’ivermectine modifiait significativement le comportement rotatoire chez les souris mâles et femelles, dans un modèle murin de déplétion en dopamine, démontrant des différences significatives selon le sexe. Ces résultats suggèrent l’intérêt potentiel de l’ivermectine comme candidat prometteur pour une nouvelle thérapie adjuvante en association avec la L-DOPA chez les patients atteints de la maladie de Parkinson.
Thèse de doctorat de Dongwook Wi (2021) :
L’application potentielle de l’ivermectine (IVM) en association avec la L-DOPA chez les patients atteints de la maladie de Parkinson a été présentée comme une nouvelle piste thérapeutique dans cette étude. L’efficacité de l’IVM ayant été démontrée sur deux modèles animaux de la maladie de Parkinson, induits par le MPTP et la 6-OHDA, son rôle dans la modulation des comportements dopaminergiques chez ces patients laisse entrevoir une nouvelle approche thérapeutique pour les maladies neurodégénératives.
« Il est important de noter que l’administration concomitante d’ivermectine et de L-DOPA a entraîné une libération de dopamine plus importante qu’avec la L-DOPA seule. » « L’ivermectine elle-même augmente la libération de dopamine dans le striatum par des mécanismes cholinergiques, ce qui pourrait être bénéfique aux personnes présentant un dysfonctionnement des circuits dopaminergiques, notamment celles atteintes de la maladie de Parkinson, de troubles de l’humeur ou de troubles de l’attention. »
L’ivermectine pour les maladies neurologiques – AVC, douleurs chroniques, anxiété, dépression et schizophrénie ? Modulation par les récepteurs P2X4
L’ivermectine exerce une grande partie de ses effets neuroprotecteurs en modulant le P2X4 (Nature 2017).
« Grâce à son action sur les récepteurs P2X4, l’ivermectine présente un potentiel pour la prévention des troubles liés à la consommation d’alcool ainsi que pour le traitement des maladies des motoneurones. »
Par ailleurs, l’ivermectine inverse l’effet de l’alcool sur le récepteur P2X4 et a le potentiel de réduire les envies et la consommation de boissons alcoolisées chez les personnes souffrant de troubles liés à l’usage de substances .
Revenons-en à la neuroprotection.
« L’ivermectine (IVM), un modulateur positif des récepteurs P2X4, a renforcé l’effet moteur de la lévodopa (L-DOPA) . Ainsi, l’IVM augmente la libération de dopamine striatale par une activité cholinergique accrue sur les terminaisons dopaminergiques . »
Si l’ivermectine s’avère neuroprotectrice – et les preuves s’accumulent en ce sens –, et compte tenu du bombardement quotidien de toxines et de fréquences électromagnétiques qui fragilisent notre système nerveux, il est peut-être justifié d’envisager son utilisation comme médicament neuroprotecteur, potentiellement utile en cette période critique de notre histoire. Son principal mécanisme d’action neuroprotecteur semble être la stabilisation des récepteurs P2X4 (NeuroScience Bulletin 2020).
« L’ivermectine est un modulateur allostérique positif du P2X4 qui stabilise cette sous-unité à l’état ouvert, ce qui peut par conséquent également empêcher l’internalisation du P2X4. »
Pourquoi la stabilisation du récepteur P2X4 est-elle si importante ? Parce que sa surexpression n’est pas seulement un facteur pathologique de la SLA et du parkinsonisme, mais joue également un rôle clé dans de nombreuses autres maladies, notamment la sclérose en plaques, la maladie d’Alzheimer, les douleurs neuropathiques chroniques, la migraine, l’épilepsie, les troubles liés à la consommation d’alcool, la dépression, les troubles bipolaires, la schizophrénie et l’anxiété . Plus précisément, cette étude explique le rôle pathologique du récepteur P2X4 (NeuroScience Bulletin 2020).
« Dans divers états pathologiques, tels que les traumatismes, l’ischémie, les douleurs chroniques, les processus neurodégénératifs et plusieurs troubles neuropsychiatriques, l’expression de novo de P2X4 et/ou une augmentation de la densité de P2X4 à la surface cellulaire ont été observées dans la microglie et/ou les neurones, suggérant ainsi des rôles clés et multiples possibles des récepteurs P2X4 neuronaux et microgliaux dans l’établissement et/ou le maintien de ces pathologies. Les modifications de l’expression intracellulaire de P2X4 pourraient également avoir des conséquences importantes dans le contexte physiopathologique. »
L’ivermectine peut-elle jouer un rôle clé dans le traitement des maladies neurologiques ?
Trois articles précliniques évalués par des pairs (ci-dessous) suggèrent que cela pourrait être le cas.
1. Effets anti-inflammatoires
Une étude de 2023 publiée dans la revue Inflammation a démontré que l’ivermectine atténue les lésions neuro-inflammatoires dans un modèle murin d’encéphalomyélite auto-immune expérimentale. Ce composé a réduit les cytokines pro-inflammatoires telles que l’IL-17A et l’IFN-γ et a favorisé l’activité des lymphocytes T régulateurs ( Springer, 2023 ). Ces mécanismes sont pertinents dans la maladie d’Alzheimer, où l’activation microgliale et la dérégulation des cytokines contribuent à la dégénérescence neuronale.
2. Modulation synaptique et neurotransmission inhibitrice
L’ivermectine potentialise les canaux chlorure activés par le glutamate (GluClR), renforçant ainsi les courants postsynaptiques inhibiteurs. Une étude de 2019 publiée dans PLOS Pathogens a montré que l’ivermectine augmentait les courants inhibiteurs toniques et prolongeait l’inhibition synaptique, contribuant potentiellement à rétablir l’équilibre des circuits neuronaux perturbés par la neurodégénérescence ( PMC6368337 ).
3. Amélioration cholinergique et interaction dopaminergique
Une étude de 2024 publiée dans Cell & Bioscience a montré que l’ivermectine augmentait l’activité des interneurones cholinergiques striataux, stimulant ainsi la libération de dopamine par modulation des récepteurs nicotiniques ( PMC11025261 ). Étant donné que les déficits cholinergiques sont à l’origine de nombreux symptômes cognitifs dans la maladie d’Alzheimer, l’effet cholinergique indirect de l’ivermectine pourrait compléter les traitements standards.
Ivermectine et maladie de Parkinson : 3 cas cliniques
Affaire n° 3
Le Dr William Makis a partagé un témoignage sur l’ivermectine et la maladie de Parkinson sur X.com (août 2025) :
Témoignage sur l’ivermectine et le fenbendazole – Un patient de 78 ans du Nebraska, atteint de la maladie de Parkinson depuis 8 ans, a été guéri après 4 mois !
Mon meilleur témoignage à ce jour sur la maladie de Parkinson et l’ivermectine ! Un patient de 77 ans du Nebraska, atteint de la maladie de Parkinson depuis 8 ans. Nous avons commencé le traitement en mars 2025 avec de l’ivermectine à 1 mg/kg/jour, dose augmentée à 1,5 mg/kg/jour, et du fenbendazole à 888 mg/jour. Témoignage de la fille du patient :
« Il suit le protocole que vous lui avez prescrit depuis quatre mois.
Aujourd’hui, il est allé chez le neurologue… et, incroyable !, le médecin a dit à mon père qu’il se demandait s’il était encore atteint de la maladie de Parkinson… Il lui a dit qu’il avait meilleure mine que jamais ! »
« Il ne traîne plus les pieds ni ne s’affaisse comme avant, et ses tremblements sont à peine perceptibles ! Mon père était tout simplement sans voix ! »
Affaire n° 2
@Eileen_Graf5689 a partagé sur X.com (août 2025) :
J’étais infirmière (maintenant à la retraite). Après la vaccination et une infection au Covid, ma mère a présenté des symptômes de la maladie de Parkinson (troubles de la mémoire, démarche traînante, apathie, irritabilité, aphasie la plupart du temps, fatigue, raideur). Je lui ai donné de l’ivermectine à raison de 15 mg deux fois par jour. Guérie après 4 semaines.
Série de cas 1 (octobre 2024)
Le Dr William Makis a publié un cas d’amélioration significative grâce à l’utilisation d’ivermectine.
Le patient a écrit :
Je souhaiterais fixer un autre rendez-vous dès que cela vous conviendra. J’ai constaté des améliorations grâce à l’ivermectine : une meilleure mobilité du haut du corps, un transit intestinal régulier et une expression normale, sans raideur ni expression figée. J’ai cependant eu un problème de vision, dont je vous ai parlé par courriel. J’ai interrompu le traitement et ma vision est redevenue normale en deux jours. Je n’en ai pas repris depuis. Devrais-je le recommencer ? Pour information, je prends la solution buvable, car c’est beaucoup plus économique.
Le Dr Makis a récemment déclaré dans une interview qu’il avait reçu de nombreux rapports de cas sur l’amélioration de la maladie de Parkinson grâce à l’utilisation de l’ivermectine [ 47:02 ], et tous les lecteurs souhaitant en savoir plus devraient se connecter à son Substack.
Ivermectine et démence (6 cas cliniques)
L’ivermectine peut-elle jouer un rôle clé dans le traitement de la démence ?
Six études de cas suggèrent que l’ivermectine pourrait être utile dans le traitement de la démence. Le Dr William Makis a partagé six témoignages de patients traités par ivermectine contre la démence sur Twitter (février 2025).
Cas 01 : Démence vasculaire « Mon père prend de l’ivermectine pour sa démence vasculaire depuis 5 jours… il semble beaucoup plus calme et moins agité. »
« Nous avons constaté un changement significatif chez mon père… il semble plus calme, moins rebelle et frustré… seulement une semaine sous ivermectine pour l’instant, mais les résultats sont très positifs jusqu’à présent. »
Cas 02 : Démence d’Alzheimer
« J’ai donné à ma belle-mère 12 mg d’ivermectine pendant 5 jours. Elle a 84 ans et souffre de démence. Elle a dormi presque toutes les nuits pendant ces 5 nuits. C’est une énorme amélioration par rapport à l’époque où elle errait dans la maison toute la nuit. »
Cas 03 : Déclin cognitif et fin de vie « J’ai récemment constaté des résultats phénoménaux sur la santé de mon père (82 ans), notamment sur ses améliorations cognitives, mais aussi sur son niveau d’énergie et son appétit.
On a commencé à lui administrer de l’ivermectine et les résultats ont été rapides et absolument remarquables. Sa capacité à parler, à tenir une conversation et même à faire de l’humour avec nous a suscité une immense émotion dans notre famille, alors que nous étions passés d’un diagnostic critique à une prise en charge en soins palliatifs, qui ont pris fin en quelques semaines seulement. Quel cadeau incroyable nous avons reçu !
Cas 4 : (Brésil) – Perte de mémoire
« Mon père… 82 ans… perte de mémoire importante… nous avons réussi à lui faire accepter une dose quotidienne de 24 mg… nous avons constaté une légère amélioration : son vocabulaire s’est enrichi, il a retrouvé une meilleure notion du temps et du monde, et il sait qu’il a un lien avec nous. »
Cas 5 : Démence d’apparition récente
Le Dr William Makis a partagé un témoignage de cas sur l’ivermectine et la démence sur X/Twitter (janvier 2025) :
Témoignage sur l’ivermectine et la démence : une grand-mère de 93 ans guérit de façon spectaculaire grâce à une faible dose d’ivermectine !
« Ma grand-mère (93 ans) commençait à montrer des signes de démence… Elle me racontait des histoires, puis oubliait ce qu’elle m’avait raconté… Elle devenait confuse et se focalisait sur des pensées et des émotions négatives. » Ma petite-fille a lu un de mes articles (témoignages) sur l’ivermectine et la démence et a décidé d’essayer la même dose d’ivermectine (24 mg) que celle qu’elle avait lue. Résultat : « En deux jours, elle était redevenue la grand-mère que je connaissais. Elle avait retrouvé son intelligence et sa lucidité. » « J’étais stupéfaite de la différence. » « Je suis partie deux semaines à l’étranger et à mon retour, son état s’était nettement amélioré malgré l’absence de prise supplémentaire » (effet durable !)
Mon père était très sceptique… même lui n’a pas de mots, tant le contraste est frappant entre avant et après l’administration d’ivermectine. Le changement est radical. Et ce que je préfère…
« Merci pour votre travail. Je n’aurais jamais trouvé cette information sans vous. » De rien ! J’adore les témoignages comme celui-ci. C’est le troisième témoignage que je reçois sur l’ivermectine et la démence en très peu de temps. Je suis toujours aussi impressionnée par l’impact d’une petite dose d’ivermectine sur les patients atteints de démence.
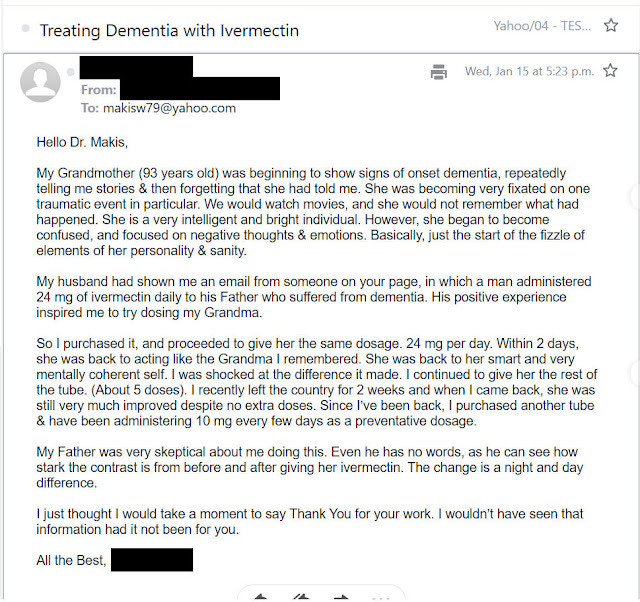
Cas n° 6 : Démence et fin de vie
Le Dr William Makis a publié une anecdote écrite par une personne qui avait utilisé l’ivermectine pour son père dément de 97 ans afin de supprimer une infection au COVID-19 ( X/Twitter novembre 2024) :
Témoignage sur l’ivermectine et la démence : un patient de 97 ans retrouve la mémoire grâce à l’ivermectine – l’un des témoignages les plus émouvants que j’aie reçus ! « Je lui ai administré 24 mg d’ivermectine le premier jour. J’ai poursuivi le traitement pendant quatre jours. » « Ses yeux se sont illuminés et il m’a reconnu. » J’en ai été profondément touchée. « Chaque jour, lors de mes visites, il redevenait un peu plus le père que j’avais connu des décennies auparavant. Nous avions de merveilleuses conversations, sa confusion avait disparu et il riait et parlait. » Quel témoignage incroyablement touchant !
J’accompagne actuellement quatre patients atteints de la maladie de Parkinson sous traitement à l’ivermectine, deux patients atteints de sclérose en plaques, un patient atteint de SLA (sclérose latérale amyotrophique) et un patient souffrant d’épilepsie. À cela s’ajoutent des centaines de patients atteints de cancer. Or, j’ignorais tout des publications scientifiques sur l’ivermectine et la démence. Il existe bien des données suggérant l’utilisation de l’ivermectine dans la démence, mais elles semblent avoir disparu de Google et le document est curieusement indiqué comme « indisponible ». « L’ivermectine pourrait être utilisée comme traitement potentiel dans la maladie d’Alzheimer, mais des études complémentaires seront nécessaires pour confirmer cette hypothèse » – 2021.

Articles connexes : Autophagie, rôle de l’intestin et ivermectine dans la maladie de Parkinson
Ivermectine et fenbendazole pour la maladie de la substance blanche
Rachel Coffenberry a partagé sur X/Twitter (décembre 2024) :
« Huit semaines d’ivermectine à faible dose et cinq semaines de fenbendazole à 222 mg ont presque totalement fait disparaître les symptômes neurologiques et cognitifs dont je souffrais depuis plus de deux ans ! On m’a dit que ma maladie de la substance blanche modérée à sévère imitait une démence rapidement progressive ! »
Chapitre 2 : Le DMSO pourrait sauver des millions de personnes des lésions cérébrales et médullaires – Un médecin du Midwest
Points clés
- Le DMSO est un produit chimique remarquablement sûr qui protège les cellules contre des facteurs de stress autrement mortels (par exemple, le gel, les brûlures, les ondes de choc, l’ischémie).
- Étant donné que le cœur, le cerveau et la moelle épinière sont particulièrement vulnérables aux blessures, le DMSO peut produire des résultats miraculeux lorsque ces blessures surviennent.
- Malgré des décennies de recherche, de nombreuses lacunes importantes subsistent dans la manière dont nous traitons les accidents vasculaires cérébraux (y compris les hémorragies cérébrales), les crises cardiaques et les lésions de la moelle épinière.
- Comme je le démontrerai ici, si la FDA n’avait pas saboté l’adoption du DMSO, outre le nombre incalculable de vies sauvées, des millions de personnes auraient pu être protégées d’une vie d’invalidité ou de paralysie.
Introduction
Si je me retrouvais naufragé sur une île déserte ou si je savais que la fin du monde était proche et que je ne pouvais emporter que quelques thérapies, l’une d’entre elles, sans aucun doute, serait le DMSO. Voici pourquoi :
- Il permet de traiter efficacement les blessures aiguës (par exemple, les entorses) et les troubles musculo-squelettiques chroniques (par exemple, l’arthrite).
- C’est l’un des analgésiques les plus efficaces qui existent.
- Il permet de traiter des maladies graves, souvent incurables, et de prévenir les invalidités de longue durée.
- C’est l’une des substances médicalement actives les plus sûres disponibles.
Étonnamment, dans les années 1960, ce phénomène a été reconnu et le DMSO a connu un succès fulgurant (partout, on en faisait la demande, les stations-service en annonçaient souvent la vente et des dizaines de milliers d’études ont été menées par des scientifiques enthousiastes à travers le monde). Aujourd’hui, cependant, mis à part son utilisation comme produit chimique de laboratoire ou comme thérapie alternative pour soulager les douleurs articulaires, rares sont ceux qui connaissent l’existence du DMSO.
Cela était dû à la guerre menée par la FDA pendant plusieurs décennies contre le DMSO (malgré les protestations généralisées du Congrès et du public).
Qu’est-ce que le DMSO ?
Le diméthylsulfoxyde (DMSO) existe dans toute la nature (1) et a deux produits de dégradation dans le corps.
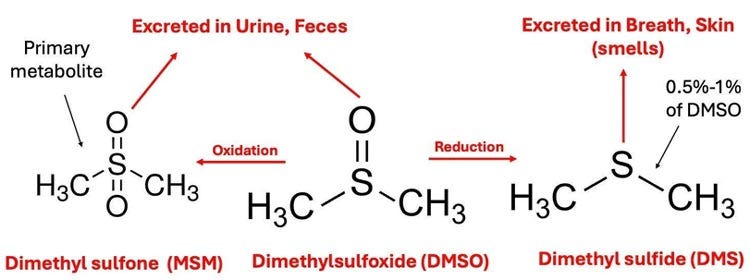
La majeure partie est oxydée en méthylsulfonylméthane (MSM, un complément alimentaire couramment utilisé pour la guérison des articulations), tandis qu’une petite quantité est réduite en DMS et donne lieu à l’« effet secondaire » caractéristique du DMSO : une odeur distinctive d’ail ou de palourde qui est excrétée par la bouche et la peau pendant quelques heures et que certaines personnes ont du mal à tolérer.
Remarque : Les personnes présentant une oxydation insuffisante (en état de stress réducteur) sont plus susceptibles de produire du DMS. En revanche, une fois ce problème résolu, leur « odeur de DMSO » disparaît souvent.
Grâce à sa chimie unique, le DMSO possède deux propriétés remarquables :
- Il agit comme un solvant quasi universel (par exemple, il interagit avec une vaste gamme de biomolécules).2,3
- Il est capable de traverser les membranes biologiques sans les endommager (chose que, à ma connaissance, rien d’autre ne peut faire).⁴
De ce fait, le DMSO pénètre rapidement dans l’organisme (y compris le cerveau) quelle que soit sa voie d’administration (par exemple, on le retrouve dans le sang en 5 minutes après application cutanée⁵ et dans les os en une heure⁶), mais ne s’y accumule pas simultanément⁷.
Le DMSO, quant à lui, possède une multitude d’applications grâce à sa grande flexibilité. Presque tous les médicaments ou substances peuvent y être associés et administrés par voie transdermique (par exemple, les stéroïdes, les AINS, la vitamine C ou le peroxyde d’hydrogène). Dans de nombreux cas, l’effet de ces médicaments est potentialisé, tandis que leur toxicité est réduite (bien que, dans certains cas, elle puisse augmenter).
Protection cellulaire
La capacité du DMSO à se répandre dans tout le corps (y compris dans le cerveau) semble de prime abord inquiétante ; cependant, au lieu d’être toxique pour les cellules, le DMSO les guérit et les protège des dommages causés par de nombreux facteurs de stress autrement mortels (par exemple, la chaleur, la perte de sang, les radiations, les ondes de choc soniques).
Par exemple, comme le DMSO ne se dilate pas lorsqu’il gèle et abaisse considérablement le point de congélation des cellules, il s’agissait d’une substance révolutionnaire pour la conservation des cellules congelées,8 et de même, il existe de nombreux cas où le DMSO a sauvé des doigts ou des orteils qui auraient autrement nécessité une amputation.
Remarque : En raison de l’examen minutieux auquel le DMSO a fait l’objet, des milliers d’articles ont été publiés sur ses effets biologiques (y compris de nombreuses études sur la sécurité des animaux et une étude où des humains ont été exposés à 3 à 30 fois la dose typique pendant 90 jours9) — aucun de ces articles n’a signalé d’effets secondaires significatifs du DMSO.
Ces études ont par ailleurs révélé que l’effet secondaire le plus courant (touchant 50 à 75 % des utilisateurs) est une irritation (réversible) au site d’application lorsque 70 % de DMSO est appliqué localement sur la peau (qui peut être facilement atténuée) et que le plus important est une réaction allergique chez environ 1 personne sur 2000 (qui peut être facilement dépistée).
Troubles circulatoires
Le DMSO est remarquablement efficace dans la prise en charge des troubles circulatoires. Il protège efficacement les tissus et améliore le flux sanguin en éliminant l’excès de liquide, en favorisant la circulation et en dissolvant les caillots. Ses bienfaits sont particulièrement manifestes dans des affections comme le syndrome de Raynaud, où il a permis de faire disparaître les symptômes chez 50 % des patients<sup>10</sup>, et dans les problèmes circulatoires liés au diabète, avec des études montrant un taux de réussite supérieur à 94 %<sup>11</sup> dans le traitement des ulcères diabétiques.
Le DMSO est également très efficace contre les varices, apportant souvent des améliorations notables en quelques minutes grâce au renforcement des parois vasculaires et à l’amélioration de la circulation capillaire. Dans une étude portant sur 67 patients souffrant d’ulcères variqueux,¹² des réponses remarquables ont été observées, même dans les cas chroniques. De plus, il a été démontré que le DMSO est bénéfique pour de nombreux autres troubles circulatoires :¹³,¹⁴

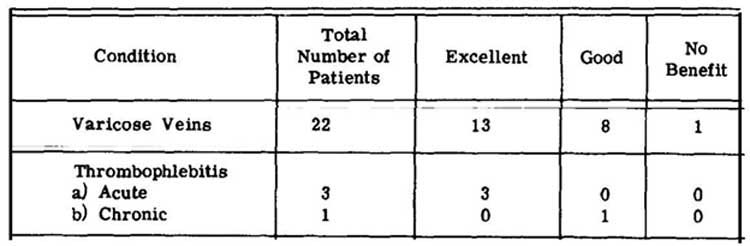
Les principaux mécanismes à l’origine de l’efficacité du DMSO sont les suivants :
• Fonction cardiaque — Elle peut augmenter ou diminuer les contractions cardiaques sans affecter le rythme, améliorant ainsi le débit cardiaque et dilatant simultanément les vaisseaux sanguins essentiels.15
• Propriétés anticoagulantes — Le DMSO prévient la formation de caillots sanguins, réduit les prostaglandines favorisant la coagulation et est un puissant désagrégateur plaquettaire.<sup>16,17,18</sup> Sa capacité à bloquer efficacement l’agrégation plaquettaire, à neutraliser les radicaux libres et à inhiber l’expression du facteur tissulaire fait du DMSO un atout majeur pour la santé circulatoire.<sup>19</sup>
Crises cardiaques
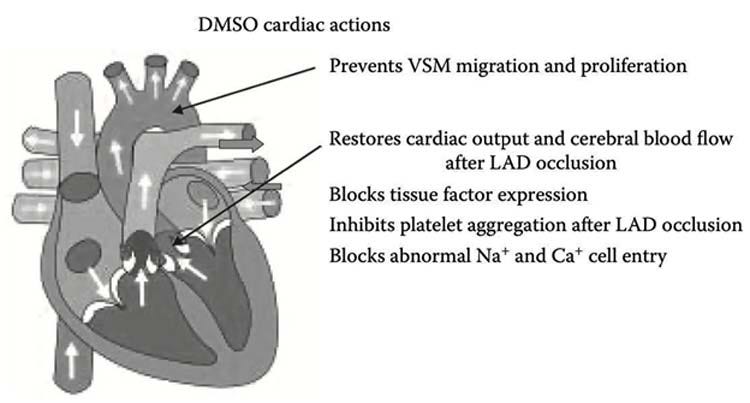
Compte tenu de toutes ces propriétés protectrices et améliorant la circulation, le DMSO représente un traitement extrêmement prometteur pour les crises cardiaques et la récupération après une crise cardiaque,20 et ce bénéfice a été démontré dans de nombreuses études animales.21,22 De même, mes collègues et moi-même avons observé quelques cas où l’administration de DMSO à des patients victimes d’une crise cardiaque a permis de la traiter avec succès.
Remarque : Nous avons également obtenu un certain succès dans le traitement des crises cardiaques en restaurant rapidement le potentiel zêta physiologique d’une personne .
DMSO et Strokes
Environ 3,1 % des adultes américains ont déjà été victimes d’un AVC<sup>23</sup> (un chiffre qui devrait augmenter avec la vaccination contre la COVID-19). Chaque année, cela représente environ 800 000 AVC aux États-Unis, dont 165 393 décès en 2022 et entre 20 % et 40 % des survivants souffrant d’un handicap à long terme<sup>24</sup>.
En raison des dommages que les accidents vasculaires cérébraux causent à la société, et de la vitesse à laquelle les tissus cérébraux se détériorent une fois l’apport sanguin interrompu, le système médical donne la priorité au traitement des accidents vasculaires cérébraux le plus rapidement possible.
Il existe deux principaux types d’AVC : ischémique (causé par des caillots obstruant la circulation sanguine) et hémorragique (dû à la rupture de vaisseaux sanguins). Le traitement standard des AVC ischémiques est le tPA, un médicament thrombolytique. Cependant, l’administration de tPA peut être fatale en cas d’AVC hémorragique ; les patients doivent donc attendre les résultats d’un scanner avant de recevoir ce traitement.
De plus, le tPA n’est efficace que pendant une durée limitée (jusqu’à 3 à 4,5 heures<sup>26</sup>) et seul un faible pourcentage de patients (1,8 % à 8,5 %) le reçoit. Parmi ceux qui le reçoivent, seuls 13 %<sup>27</sup> présentent une amélioration significative. Par ailleurs, le tPA peut entraîner des complications hémorragiques graves<sup>28</sup> (par exemple, un risque de 6,4 %<sup>29</sup> d’hémorragie cérébrale symptomatique) et ne permet pas d’éliminer les caillots de grande taille.
En résumé, les accidents vasculaires cérébraux demeurent une cause majeure de décès et d’invalidité dans le monde.30 Ceci souligne la nécessité d’un meilleur traitement permettant de :
- Traiter efficacement les accidents vasculaires cérébraux ischémiques
- Ne présente aucun risque d’aggravation d’un accident vasculaire cérébral hémorragique
- Il pourrait facilement être pris à domicile et, plus important encore, être administré rapidement dans les ambulances.
- Tissu cérébral protégé de la mort
- Prévention des lésions de reperfusion
- Cicatrisation des tissus cérébraux endommagés après un AVC
On sait depuis plus de 50 ans que le DMSO agit précisément de cette manière. Par exemple, un essai mené en 2002 avec du DMSO combiné au fructose diphosphate (FDP, une source d’énergie cellulaire) a indiqué que 63 % des patients âgés traités dans les 12 heures suivant un AVC présentaient une amélioration de leur état neurologique, contre seulement 20 % avec les soins standards.<sup>31</sup>
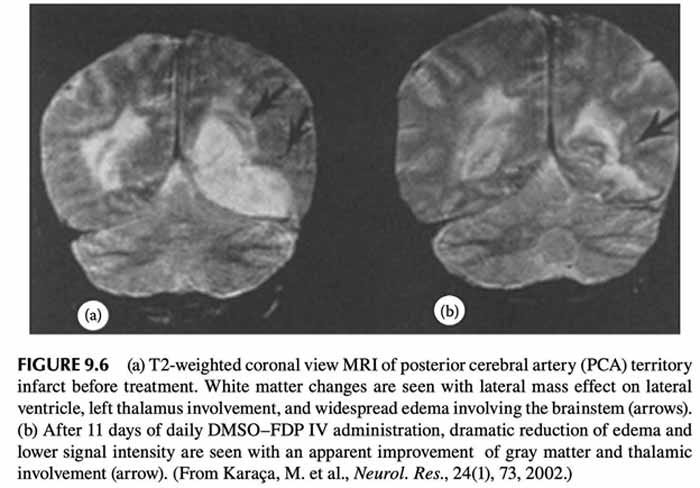
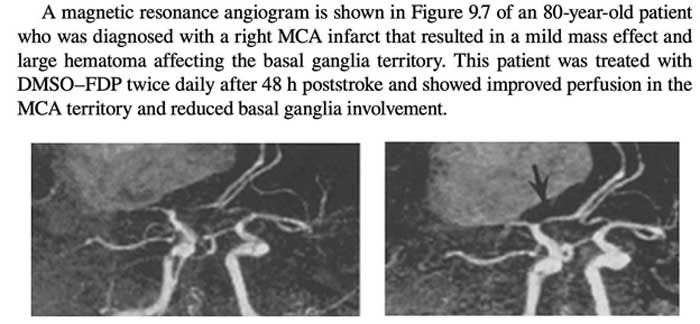
L’un des aspects les plus importants de cet essai a été que, bien que le DMSO soit plus efficace lorsqu’il est administré immédiatement après un AVC, l’essai a démontré qu’il pouvait préserver les neurones longtemps après la survenue de l’AVC.32
Compte tenu des options existantes pour traiter les AVC, un essai comme celui-ci aurait dû être immédiatement reproduit par les plus grandes institutions du monde entier – mais au lieu de cela, presque personne ne sait même qu’il a eu lieu.
Remarque : De nombreuses études animales (listées ici ) ont également démontré l’efficacité du DMSO dans le traitement des AVC ischémiques. Malheureusement, ce traitement médical révolutionnaire reste un aspect méconnu de la médecine.
Après avoir appris à quel point l’interdiction du DMSO par la FDA était inadmissible, j’ai tenu à conseiller aux personnes que je jugeais à risque d’AVC de se procurer du DMSO à domicile. Depuis, il m’est arrivé qu’une personne (ou son aidant) m’appelle, me décrive un AVC, je lui donne des instructions sur la marche à suivre (puisqu’elle avait déjà du DMSO chez elle), et lorsqu’elle arrive aux urgences, l’AVC est « résolu ».
Remarque : À mon avis, l’administration intraveineuse de DMSO aurait été idéale (et plus efficace) dans ces situations, mais dans chaque cas, sa mise en œuvre n’était pas réalisable.
De même, de nombreux cas convaincants ont été recensés33 d’individus ayant traité leur AVC avec du DMSO :
Une enseignante de Los Angeles a été victime d’un grave AVC peu après Noël et retrouvée inconsciente à son domicile. Immédiatement, elle a été traitée au DMSO : d’abord appliqué localement sur sa tête, puis administré par injection intramusculaire, le tout sans avoir à se rendre à l’hôpital, grâce aux conseils d’un ami de la famille.
Miraculeusement, elle a repris conscience plus tard dans la journée et a poursuivi ses traitements quotidiens au DMSO. À la rentrée scolaire en janvier, elle était de retour en classe, complètement rétablie et sans avoir jamais évoqué son épreuve. Elle a continué sa carrière d’enseignante jusqu’à sa retraite, en pleine santé et sans aucune séquelle.
Dans un autre cas, une femme restée dans le coma pendant trois mois suite à un AVC ne présentait aucun signe de vie. Un traitement quotidien par application topique de DMSO a été instauré et, en un mois, son cerveau a commencé à réagir. Quatre mois plus tard, elle est rentrée chez elle et a poursuivi un traitement quotidien par DMSO dilué dans de l’eau, en complément des applications topiques. Trois ans plus tard, elle menait une vie normale, ne conservant qu’un léger trouble de l’élocution, et affirmait avoir une mémoire plus vive que celle de son mari.
Remarque : De nombreux cas ont également été rapportés de personnes ayant pris du DMSO pour des troubles musculo-squelettiques ou des douleurs (de loin l’utilisation la plus courante du DMSO) et ayant ensuite constaté une amélioration permanente de leurs symptômes d’AVC.
Accidents vasculaires cérébraux hémorragiques et traumatismes crâniens
Si les accidents vasculaires cérébraux ischémiques sont difficiles à traiter, les accidents vasculaires cérébraux hémorragiques (et autres traumatismes crâniens) le sont encore plus, et après des décennies, les progrès en soins intensifs neurologiques, notamment en matière de prévention des paralysies et des handicaps à long terme, restent étonnamment faibles.34
« C’était comme si la main de Dieu avait effleuré le front de l’animal [de l’expérience]. « Je n’y crois pas », ai-je balbutié. Mais c’était vrai. J’ai ressenti un frisson dans l’échine, car ce réveil d’un animal quasiment mort portait toutes les marques d’une percée médicale.
Au lieu de cela, la découverte, le potentiel de sauver des vies et les recherches qui auraient dû révéler d’autres applications du diméthylsulfoxyde et d’agents similaires ont été discrètement reléguées aux oubliettes de la médecine. »
Note : Les observations du Dr Jack de la Torre étaient en partie basées sur le fait qu’il avait vu de nombreux animaux dont l’EEG était plat (ce qui précède généralement la mort cérébrale puis la mort proprement dite) retrouver un EEG normal dans les 10 minutes suivant l’administration de DMSO.
En cas d’hémorragie cérébrale grave, des facteurs clés comme l’augmentation de la pression intracrânienne (PIC) et l’inflammation peuvent endommager gravement le tissu cérébral. Les traitements courants échouent souvent, entraînant d’autres complications (par exemple, les agents les plus fréquemment utilisés pour réduire la PIC, comme le mannitol, peuvent provoquer un « effet rebond » de la PIC, c’est-à-dire une PIC plus élevée qu’au départ).
Il est remarquable que le DMSO35 réduise efficacement l’ICP36 sans l’effet rebond observé avec d’autres agents, tout en améliorant le flux sanguin cérébral et en réduisant l’inflammation.
Des recherches montrent que le DMSO peut améliorer significativement le pronostic des traumatismes crâniens. Dans plusieurs études, les patients présentant une hypertension intracrânienne ont connu une diminution rapide de la pression et une amélioration de leurs fonctions neurologiques après un traitement par DMSO. Par exemple, une étude a démontré une baisse de la pression intracrânienne en 30 minutes chez les patients ayant subi un traumatisme crânien fermé, entraînant une amélioration neurologique à long terme.<sup>37</sup>
De plus, le DMSO permet également de traiter de nombreux autres aspects critiques des traumatismes crâniens et des hémorragies cérébrales (qui, dans le cadre des soins conventionnels, nécessitent de nombreux médicaments différents) :
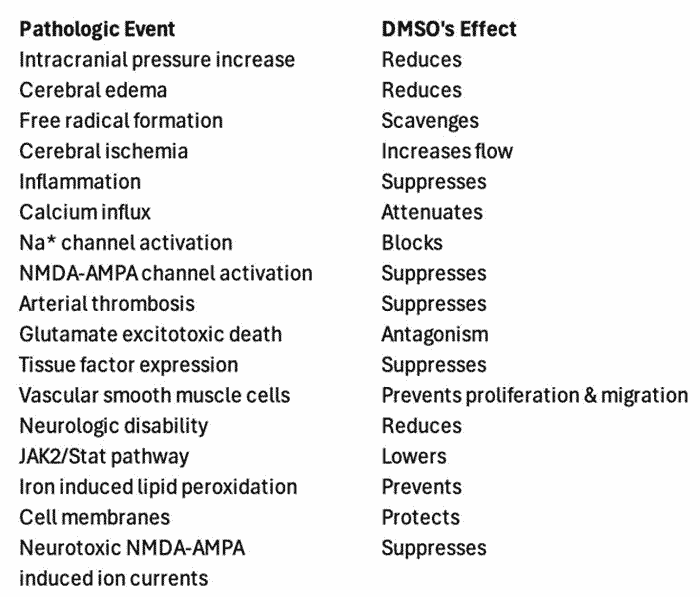
Des études animales confirment ces résultats, démontrant la capacité du DMSO à réduire l’œdème cérébral et à améliorer les taux de survie dans des modèles de lésions cérébrales. Ses propriétés uniques en font une option de choix en neuro-réanimation, permettant de relever de nombreux défis liés aux lésions cérébrales.<sup>38</sup> Pour mettre tout cela en contexte :
Le 11 janvier 1981, un article (39) paru dans l’Ocala Star Banner [page 6] titrait : « UN MÉDECIN AFFIRME QUE LE DMSO A SAUVÉ 11 VIES ». On pouvait y lire :
SAN DIEGO (AP) — Un médecin de l’Université de San Diego attribue au DMSO, un médicament controversé, le mérite d’avoir sauvé la vie de 11 personnes souffrant de graves traumatismes crâniens. Le Dr Perry E. Camp, neurochirurgien à la faculté de médecine de l’UCSD, a déclaré vendredi que le diméthylsulfoxyde avait été efficace pour 11 des 30 patients jugés en phase terminale et pour lesquels d’autres méthodes de sauvetage s’étaient révélées inefficaces.
« Réussir à sauver ne serait-ce qu’un patient sur dix est phénoménal », a déclaré le Dr Camp. « Le simple fait d’avoir un taux de survie, même infime, peut paraître anodin, mais c’est extrêmement encourageant. »
Malheureusement, malgré l’immense quantité de recherches menées et des résultats nettement supérieurs à ce que les soins standards peuvent offrir, cet aspect de la médecine reste presque totalement oublié.
Remarque : Bon nombre de ces principes s’appliquent également aux commotions cérébrales, et les pionniers du DMSO estimaient qu’il s’agissait d’un traitement essentiel pour les athlètes après une commotion cérébrale, notamment parce que les commotions cérébrales non guéries peuvent prédisposer l’athlète à des troubles cognitifs à long terme (par exemple, les boxeurs et les joueurs de football professionnel présentent un risque trois fois plus élevé de démence). 40,41
Lésions de la moelle épinière
« On pensait autrefois que les lésions causées lors d’un traumatisme crânien ou médullaire grave étaient irréversibles. Mais des études animales et quelques cas cliniques récents nous apprennent le contraire. Les cellules lésées ont encore un peu de temps avant de mourir.
D’après les observations faites sur les animaux et quelques cas humains, nous pensons que si l’on traite une victime d’un traumatisme crânien dans les heures qui suivent, ou une victime d’une lésion médullaire dans l’heure qui suit, on a de fortes chances d’éviter le décès ou la paralysie. » — Dr Jack de la Torre
Étant donné que la plupart des mécanismes pathologiques à l’origine de lésions cérébrales permanentes se manifestent également au niveau de la moelle épinière (diminution du flux sanguin et œdème post-traumatique compressif), le DMSO peut produire des résultats remarquables.<sup>42</sup> Malgré des décennies de recherche, les stéroïdes restent le traitement de référence, bien qu’ils soient largement inefficaces et qu’ils entraînent des effets secondaires importants .<sup>43</sup> De fait, les chirurgiens du rachis ont souvent recours aux stéroïdes simplement pour éviter les poursuites judiciaires.<sup>44</sup>
Le plus grand succès survient lorsque le DMSO est administré par voie intraveineuse dans les 90 minutes suivant la blessure.45 Par exemple, les chiens qui devaient être paralysés après un traumatisme de la moelle épinière ont retrouvé une fonction presque normale après un traitement au DMSO.
De nombreuses autres études animales ont également montré que le DMSO prévient la paralysie consécutive aux lésions de la moelle épinière. Chez l’humain, on recense de nombreux cas miraculeux , comme celui d’une jeune fille tétraplégique de 16 ans qui a progressivement recouvré ses fonctions organiques et a fini par remarcher après un an de traitement au DMSO. Même des lésions plus anciennes donnent des résultats : un homme, paralysé depuis 12 ans, a retrouvé une certaine sensibilité et une mobilité partielle grâce à une lotion à base de DMSO.
Troubles cognitifs et démence
Étant donné que de nombreux troubles neurologiques sont liés à une mauvaise circulation sanguine vers le cerveau, à des traumatismes antérieurs (par exemple, des commotions cérébrales ou des micro-accidents vasculaires cérébraux), à l’accumulation de protéines mal repliées ou à un processus auto-immun (autant de choses que le DMSO traite également avec une remarquable efficacité ), il est logique que de nombreux troubles cognitifs répondent au DMSO.
À notre tour, nous constatons que, de la même manière que le DMSO inverse de nombreuses autres complications du vieillissement (par exemple, problèmes de peau, perte de cheveux, mauvais fonctionnement des organes), le DMSO IV est l’une des thérapies anti-âge les plus efficaces pour le cerveau (avec l’irradiation sanguine ultraviolette ou l’amélioration du potentiel zêta physiologique ).
De même, le DMSO par voie intraveineuse est l’une des rares thérapies que je connaisse qui puisse aider à traiter des maladies neurologiques complexes comme la sclérose en plaques, la maladie de Parkinson et la SLA. Par ailleurs, j’entends régulièrement parler de centenaires consommant du DMSO et ne présentant aucun trouble cognitif malgré leur âge. De nombreuses études animales et humaines le démontrent . Par exemple :
Dix-huit patients présentant une maladie d’Alzheimer probable<sup>47</sup> ont été traités par DMSO et suivis régulièrement pendant neuf mois. Des améliorations significatives ont été observées dès le troisième mois de traitement, et sont devenues particulièrement marquées après six mois. Ces améliorations concernaient la mémoire, la concentration et la communication, ainsi qu’une diminution significative de la désorientation spatio-temporelle.
Cent patients atteints de maladies cérébrovasculaires (par exemple, antécédents d’AVC, d’embolie cérébrale ou d’athérosclérose cérébrale), dont beaucoup étaient séniles, ont reçu du DMSO par voie orale et par injections intramusculaires pendant 50 jours. Outre l’amélioration de leur maladie coronarienne (athérosclérose) et de leur hypertension artérielle chez 96,12 % d’entre eux, le neurologue observateur a constaté une amélioration de leurs fonctions cognitives, de leur humeur et de leur comportement.
•Une étude menée auprès de 49 104 adultes âgés atteints d’une maladie provoquant des troubles cognitifs a révélé que le DMSO était très favorable à la fois à leurs fonctions cognitives et psychiatriques.
Remarque : Étant donné que de nombreuses affections psychiatriques sont de nature neurologique, il a également été démontré que le DMSO est remarquablement efficace dans ce cas (par exemple, une étude (50) a constaté qu’il avait un taux de réussite de 100 % dans le traitement de la schizophrénie aiguë et un excellent effet sur la psychose due à la maniaco-dépression ou à l’alcoolisme, la schizophrénie chronique, l’anxiété et le trouble obsessionnel-compulsif).
Le DMSO a été découvert à une époque où la communauté scientifique était ouverte à l’exploration d’idées non conventionnelles, la science n’étant pas encore entravée par un système de subventions conçu pour freiner la recherche . De ce fait, des milliers d’études ont été publiées sur son potentiel, grâce à des chercheurs dévoués bénéficiant d’un solide soutien institutionnel. Cependant, malgré ces recherches prometteuses, la FDA a bloqué son développement, réduisant à néant des années d’efforts scientifiques et d’innombrables sacrifices animaux.
C’est d’autant plus tragique compte tenu des immenses souffrances causées par les maladies que le DMSO pourrait potentiellement soulager. Des décennies de recherche et des milliards de dollars plus tard, la médecine conventionnelle peine encore à traiter efficacement nombre de ces troubles.
Après avoir lu cet article, le Dr Pierre Kory a partagé mon avis :
« En plus de 15 ans passés à la tête d’unités de soins intensifs et à traiter des lésions cérébrales, des AVC et des hémorragies, je suis attristé et indigné de savoir qu’une intervention comme le DMSO aurait pu sauver tant de vies. Les traitements sur lesquels je me suis appuyé étaient souvent limités ou comportaient des risques importants. »
Mon objectif en présentant ce travail est de donner au DMSO une nouvelle chance de s’épanouir et d’aider les personnes dans le besoin. Je vous remercie sincèrement de votre attention et de me permettre de le faire !
Note : Ceci est une version abrégée d’ un article plus long sur l’utilité remarquable du DMSO, qui aborde plus en détail les points mentionnés ici (par exemple, la récupération après un AVC et la paralysie médullaire, ou comment le DMSO protège les tissus contre divers facteurs de stress), d’autres points non traités (par exemple, les nombreuses preuves de l’efficacité du DMSO dans le traitement d’affections extrêmement complexes comme l’amylose et le syndrome de Down), ainsi que les protocoles d’utilisation interne du DMSO. Cet article et ses références complémentaires sont disponibles ici (ainsi qu’un article complémentaire traitant de l’utilité remarquable du DMSO pour diverses lésions musculo-squelettiques et douleurs chroniques).
Source : Le DMSO pourrait sauver des millions de personnes des lésions cérébrales et médullaires – Un médecin du Midwest (2025)
Chapitre 3 : Leçons tirées de 5 années de soins prodigués à des proches atteints de démence
Debra Westbrook n’aurait jamais imaginé être accusée par la police d’avoir volé les animaux de compagnie de sa mère. C’est pourtant ce qui s’est produit un soir où le shérif s’est présenté après que sa mère, qui habitait la maison voisine, a signalé le « vol ».

À ce moment-là, Westbrook comprit que la démence était en train de déformer la réalité de sa mère, une hallucination après l’autre. Sa mère crut que Westbrook s’était introduite par la fenêtre de sa chambre et était repartie avec un chat sous le bras.
Au début, c’était profondément bouleversant, a confié Westbrook au journal The Epoch Times.
« Elle m’a regardée d’un air très sérieux et m’a dit : “Debra, je t’ai vue” », a-t-elle raconté.
Rétrospectivement, Westbrook trouve l’incident cocasse.
« J’ai alors compris que s’occuper d’une personne atteinte de démence, c’est accepter une nouvelle réalité et apprendre à la gérer sans jugement ni dispute », a-t-elle expliqué.
Cette nuit-là a marqué le début d’une longue et éprouvante expérience, mais finalement transformatrice, pour Westbrook et son mari, Billy, qui ont pris soin de sa mère et de sa belle-mère, toutes deux atteintes de démence.
La démence peut affecter tous les aspects de la vie, de la mémoire au comportement, ce qui engendre souvent des situations difficiles. À bout de ressources, Westbrook a contacté le service social pour les personnes âgées et a suivi une formation intensive sur la prise en charge de la démence avec un conseiller.
La démence peut se manifester de différentes manières, a précisé Westbrook.
« Pour ma mère, c’étaient les hallucinations ; pour ma belle-mère, c’était le risque de fugue. »
Mais Westbrook a tiré des leçons essentielles de cette expérience, notamment sur la manière d’empêcher un proche de s’égarer et sur l’importance de la planification juridique. Ces enseignements, acquis à la dure, l’ont aidée à se frayer un chemin dans un labyrinthe de défis émotionnels et pratiques.
Évitez les disputes : cela ne fait qu’empirer les choses.
L’une des leçons les plus importantes que Westbrook a apprises en s’occupant de sa mère, Gerry, est que se disputer est une bataille perdue d’avance. Se disputer perturbe non seulement le sentiment de sécurité, mais peut aussi aggraver la détresse.
Nombre de leurs désaccords portaient sur l’incapacité croissante de Gerry à préserver son indépendance et son autonomie, notamment pour des tâches comme faire les courses, cuisiner ou s’habiller. Elle ne pouvait ni se baisser pour mettre ses chaussettes ni rester debout longtemps.
Gerry avait des problèmes de mémoire et de résolution de problèmes. Selon Westbrook, les conversations portant sur des tâches simples, comme nourrir ses chats, changer leur litière ou embaucher quelqu’un pour l’entretien de son jardin, pouvaient rapidement dégénérer en confusion et en tensions inutiles. Ces échanges, pourtant simples au départ, devenaient vite insurmontables pour Gerry, qui oubliait le nombre d’animaux qu’elle possédait et la nécessité d’un entretien régulier de sa pelouse.
Pour éviter les disputes, notamment lorsque Gerry lançait de fausses accusations, comme celle d’avoir volé son marteau dans la remise, Westbrook et son mari ont appris à comprendre que ces affirmations étaient liées à son sentiment croissant de vulnérabilité et de confusion. En la rassurant, ils parvenaient à apaiser les tensions inutiles et à la rassurer.
« Nous avons donc validé ses sentiments et lui avons dit que “Billy pensait que la poignée avait besoin d’être nettoyée”, même si l’incident n’a jamais eu lieu », a déclaré Westbrook.
« Ils n’ont qu’une seule réalité, et c’est leur refuge. Vous ne pouvez pas et ne devez pas remettre cela en question. »
S’engager dans un échange de propos ou présenter des explications logiques conduit souvent à de la colère ou à une anxiété accrue chez une personne atteinte de démence.
Les experts s’accordent à dire que se disputer avec une personne atteinte de démence peut aggraver sa confusion et son agitation. Selon la Société Alzheimer , les personnes atteintes de démence ne reconnaissent pas toujours les faits ni ne les retiennent, mais elles sont très sensibles aux signaux émotionnels, comme le ton de la voix ou le langage corporel. Même si les faits avancés par l’aidant sont corrects, la tension émotionnelle engendrée par le désaccord peut accroître les sentiments de peur, d’insécurité et d’agitation chez la personne atteinte de démence.
Au lieu de se battre, Westbrook a appris à lâcher prise sur la logique et à se concentrer sur les besoins émotionnels de sa mère, lui permettant ainsi de se sentir en sécurité dans sa réalité.
Pivot : La réorientation apaise les tensions
Elle a aussi appris à détourner la conversation – parfois par un changement subtil, parfois par un changement rapide de sujet, mais toujours dans le but de protéger Gerry du choc émotionnel de la confusion.
« Il faut les détourner de la voie qu’ils empruntent », a déclaré Westbrook. « Une fois qu’ils s’y engagent, il faut avoir une longueur d’avance et les rediriger avant que la situation ne devienne incontrôlable. »
Pour la mère de Westbrook, cette spirale négative signifiait souvent qu’elle était submergée par la frustration ou l’anxiété. Cela se manifestait généralement par des signes visibles de détresse, comme un essoufflement, des plaques rouges sur le visage et, parfois, le fait de se serrer les poings sur la poitrine. Gerry se mettait alors à proférer des accusations dans un cercle vicieux d’anxiété, incapable de se libérer de la paranoïa qui la rongeait. À ces moments-là, il devenait évident que Gerry sombrait dans la colère et l’anxiété.
Ces comportements étaient souvent déclenchés par la confusion ou un sentiment de perte de contrôle. Par exemple, Gerry était obsédée par l’idée de rénover entièrement sa salle de bain. Lui dire que c’était à la fois hors de son budget et inutile n’a fait qu’accroître son agitation.
« Elle avait perdu la capacité d’être son propre patron et de prendre ses propres décisions », a déclaré Westbrook. Lorsqu’elle a constaté ces signes – répétition, tension physique et signes d’anxiété – elle a su qu’une réorientation était nécessaire.
Pour changer de sujet, elle utilisait une photo encadrée de Gerry ou un objet personnel présent dans la pièce pour détourner doucement l’attention de sa mère, en disant : « Oh, c’est la photo de quand tu avais 4 ans ? »
Ce changement subtil permettrait de recentrer l’attention de Gerry, de la détourner de ses pensées angoissantes et de l’orienter vers quelque chose de plus réconfortant. L’objectif n’était jamais de nier ses sentiments, mais d’empêcher son anxiété de s’aggraver.
En EHPAD, le personnel infirmier recourt souvent à la redirection de la conversation pour gérer ces moments difficiles. L’ Institut national du vieillissement recommande de changer de sujet afin de réduire l’agitation et d’apaiser la personne.
Imaginez que vous actionnez les freins pour ralentir une voiture : une petite impulsion suffit pour changer de direction.
« Ça les calme », a déclaré Westbrook.
Confiez des tâches : cela permet de garder vos proches actifs.
Le caractère imprévisible de la démence impliquait également que Westbrook ne pouvait pas rester les bras croisés, attendant la prochaine crise. Sa belle-mère, Jean, était très mobile et en pleine forme physique. Westbrook a constaté que lui proposer des activités l’aidait à se sentir utile et stimulait son esprit.
« Jean adorait balayer, ratisser et aider aux tâches ménagères », a déclaré Westbrook. « Il suffisait de lui donner un râteau pour qu’elle se mette au travail. Si je lui donnais un chiffon à poussière ou si je lui demandais d’égrener des haricots, elle était contente. »
Instaurer une routine structurée était essentiel. Jean avait besoin de prévisibilité et les tâches lui donnaient un but. Westbrook et son mari ont constaté que la routine contribuait à apaiser son agitation. Maintenir l’attention de Jean n’était pas toujours facile, mais lorsqu’elle avait un objectif, son agitation s’apaisait.
D’après l’ Association Alzheimer, donner un sens à ses activités, même les plus simples, peut contribuer à réduire l’agitation et l’anxiété. L’association recommande des activités structurées, qui procurent un sentiment d’accomplissement.
« Elle avait besoin de sentir qu’elle faisait toujours partie de la famille, qu’elle continuait à y contribuer », a déclaré Westbrook.
Risque de fuite : Prévenir l’errance
À mesure que la démence de Jean progressait, ses errances devenaient une source d’angoisse pour les Westbrook. La crainte qu’elle sorte à leur insu planait constamment. Un matin, cette crainte devint tragiquement réelle lorsqu’ils aperçurent Jean se dirigeant vers l’autoroute dans sa voiturette de golf.
« Un camion qui s’est garé dans l’allée nous a fait sursauter », a déclaré Westbrook. Le conducteur a ouvert la portière et Jean, qui s’était perdue, en est sortie.
« Elle nous a dit qu’elle venait nous voir », a déclaré Westbrook, même si la maison de Jean se trouvait juste au bout de leur allée.
L’errance est un comportement fréquent chez les personnes atteintes de démence, surtout aux stades plus avancés, selon la Mayo Clinic . Elle est souvent liée à la confusion, à la peur ou à un besoin non satisfait. Par exemple, une personne peut errer parce qu’elle ne reconnaît plus un environnement familier ou qu’elle se sent désorientée dans un lieu.
Même portes verrouillées, « elle sortait la nuit et se retrouvait dans le jardin, parfois dans les bois, à creuser un fossé avec une pelle et un râteau », a confié Billy Westbrook au journal The Epoch Times. Pour protéger sa mère de ses moments de confusion nocturne, les Westbrook ont dû lui installer un lit dans leur chambre.
« Ma mère avait toujours dit qu’elle ne voulait pas être un fardeau pour nous, et des années auparavant, elle nous avait parlé de deux maisons de retraite en lesquelles elle avait confiance », a déclaré Billy Westbrook.
« Au bout d’un an, nous l’avons installée dans l’un de ces établissements. Ce n’était pas facile, mais c’était pour sa sécurité. »
Préparation juridique : Ne tardez pas à établir une procuration
Lorsque les Westbrook ont réalisé que la démence de Gerry avait gravement altéré sa capacité de discernement, il était trop tard pour agir immédiatement. Sans procuration légale, « j’étais impuissant à prendre des décisions médicales importantes pour ma mère », a déclaré M. Westbrook.
« J’ai dû passer par une procédure judiciaire pour obtenir la tutelle », a-t-elle ajouté. « Si j’avais eu cette procuration plus tôt, j’aurais pu lui faire obtenir les soins médicaux dont elle avait besoin plus rapidement. »
L’obtention de la tutelle de sa mère fut un processus long et complexe qui exigea patience, argent et temps. Ce processus s’éternisa pendant trois mois et coûta plus de 3 000 $ – une épreuve émotionnelle et financière qui ne fit qu’accroître leur stress.
Gerry refusait de consulter un médecin depuis plus d’un an. Malgré tous leurs efforts pour la rassurer et apaiser son anxiété, les Westbrook ne pouvaient plus comprendre ses sentiments lorsque son état de santé s’est aggravé. Faute de pouvoir légal, ils n’avaient aucun moyen de s’assurer que Gerry reçoive les soins dont elle avait besoin mais qu’elle refusait.
Lorsque la tutelle a finalement été accordée et que Gerry a consulté un spécialiste, le diagnostic a été dévastateur pour tous : cancer colorectal de stade 4.
Westbrook a conseillé à toute personne se trouvant dans une situation similaire : « N’attendez pas que ce soit une crise. »
« Il vous faut cette procuration avant que les choses ne se compliquent trop », a-t-elle déclaré.
Gardez votre sang-froid : obtenez du soutien
Il est facile de perdre son sang-froid quand on a l’impression que tout nous échappe. Pour Westbrook, garder son calme était une question de survie, un réflexe devenu instinctif après cinq années d’aide à la personne aidée.
« J’avais besoin de respirer », a-t-elle dit, en repensant à la façon dont elle avait réussi à garder les pieds sur terre malgré le stress et les hauts et les bas constants. « J’ai dû apprendre à savourer ces moments et simplement respirer profondément. »
Pour rester calme, Westbrook avait recours à la technique de respiration 4-7-8 du Dr Andrew Weil, qu’elle utilisait systématiquement lorsqu’elle se sentait submergée par le stress. Cette technique consiste à inspirer doucement par le nez en comptant jusqu’à quatre, à retenir sa respiration pendant sept secondes, puis à expirer lentement par la bouche en comptant jusqu’à huit.
Ce rituel, expliqua-t-elle, l’aidait vraiment à se calmer lorsqu’elle était tendue. Le soir, elle pratiquait aussi la respiration profonde avant de s’endormir, mais seulement en retenant brièvement sa respiration avant d’expirer.
« J’ai trouvé la paix dans ce bref instant avant d’expirer », a-t-elle ajouté.
Mais même les aidants les plus sereins ont besoin d’aide, et Westbrook a encouragé les autres à en chercher. S’occuper d’un proche est une expérience profondément enrichissante, mais aussi très prenante. Ce n’étaient pas seulement sa mère et sa belle-mère qui avaient besoin d’elle, mais elle aussi.
Westbrook prenait le temps d’aller nager à la salle de sport deux fois par semaine et s’était jointe à un groupe de retraités et de personnes âgées qui, comme elle, avaient des anecdotes à partager sur leur expérience d’aidant. La camaraderie et l’activité physique lui offraient un exutoire bienvenu.
Il est important de trouver quelqu’un à qui parler et avec qui échanger des histoires car, parfois, c’est ce qui permet de surmonter les difficultés.
« On ne peut pas verser d’une tasse vide », a déclaré Westbrook.
Source : Leçons tirées de 5 années d’accompagnement de proches atteints de démence
Chapitre 4 : Protocole ReCODE pour la maladie d’Alzheimer – Dr Dale Bredesen
En 2022, la maladie d’Alzheimer touchait plus de 6 millions d’Américains¹ et un tiers des personnes âgées décédaient des suites d’une démence ou d’une autre forme de démence. D’ici 2050, on prévoit que le nombre de diagnostics de la maladie d’Alzheimer atteindra 13,8 millions²,³.
Bien que les Centres américains de contrôle et de prévention des maladies (CDC) classent la maladie d’Alzheimer au septième rang des principales causes de décès aux États-Unis (4,5), des statistiques publiées dans la revue Neurology en 2014 ont révélé que la maladie est largement sous-déclarée sur les certificats de décès. En réalité, elle aurait emporté 503 400 personnes âgées américaines en 2010 (6), ce qui en fait la troisième cause de mortalité, juste après les maladies cardiaques et le cancer (7).
La bonne nouvelle est que, contrairement aux idées reçues, il existe des moyens de prévenir et même de traiter cette maladie tragique, non pas par des médicaments, mais par l’alimentation et d’autres changements de mode de vie ( Bredesen 2014 ).
Les recherches les plus convaincantes dans ce domaine sont celles du Dr Dale Bredesen , neurologue qui a mis au point un protocole abordable et efficace pour traiter la démence, protocole depuis reproduit par de nombreux autres médecins (dont certains de mes amis éloignés). Comme plusieurs de mes références proviennent de son ouvrage, je recommande vivement sa lecture à tous ceux qui souhaitent approfondir le sujet.
Le Dr Dale Bredesen, professeur de pharmacologie moléculaire et médicale à l’école de médecine de l’Université de Californie à Los Angeles et auteur de « La fin de la maladie d’Alzheimer : le premier programme pour prévenir et inverser le déclin cognitif », a identifié un certain nombre de mécanismes moléculaires à l’œuvre dans la maladie d’Alzheimer et a créé un nouveau programme appelé ReCODE pour la traiter et l’inverser (8).
Selon un message publié sur un subreddit par « un médecin du Midwest » :
Pour rédiger cet article, j’ai également consulté de nombreux médecins de mon entourage qui ont obtenu des résultats positifs dans le traitement de la démence (ce qui explique le délai). Je comparerai ici leurs observations aux recherches les plus convaincantes dans ce domaine, notamment les travaux du Dr Dale Bredesen, neurologue qui a mis au point un protocole abordable et efficace contre la démence, depuis lors reproduit par de nombreux autres médecins (y compris des amis éloignés). Puisque plusieurs de mes références proviennent de son ouvrage, je recommande vivement sa lecture à tous ceux qui souhaitent approfondir le sujet.
Remarque : Ce protocole s’appelait auparavant le protocole MEND, mais il s’appelle maintenant ReCODE.
À lire aussi : Les meilleurs compléments alimentaires naturels contre la démence

Un rapport de cas portant sur 100 patients met en lumière les options de traitement
L’une des publications de Bredesen en 2018 est une étude de cas (9,10) portant sur 100 patients traités selon le protocole ReCODE. Il avait précédemment publié trois études de cas, chacune concernant 10 patients. Cette quatrième étude de cas porte sur 100 patients traités dans 15 cliniques différentes aux États-Unis, et pour lesquels des tests cognitifs pré- et post-traitement ont été documentés.
Non seulement tous les patients ont présenté une amélioration de leurs symptômes, mais certains ont également montré une amélioration de leurs électroencéphalogrammes (EEG) quantitatifs. D’autres, ayant subi une imagerie par résonance magnétique (IRM) volumétrique, ont également présenté une amélioration objective.
« Selon tous les critères, ces personnes ont montré une amélioration, subjective et objective », affirme Bredesen. Ce n’est pas un mince résultat, car il n’existe aucun traitement conventionnel capable de guérir la maladie d’Alzheimer. De nombreux essais cliniques ont été menés à ce jour, mais aucun n’a permis d’inverser la maladie. Comme le souligne Bredesen :
« Il existe quelques médicaments, Aricept, Namenda… mais leur impact est très modeste. Le plus important, c’est que l’amélioration qu’ils procurent n’est pas durable. Ils ne modifient pas l’évolution de la maladie. On observe une légère amélioration, puis les fonctions cognitives se détériorent à nouveau.
L’atout majeur du protocole [ReCODE]… réside dans la pérennité de cette amélioration. On s’attaque à la cause profonde du déclin cognitif. C’est une différence fondamentale. »
À lire aussi : L’ivermectine contre la maladie de Parkinson et la démence
Le sirop de maïs à haute teneur en fructose diminue la production d’ATP
En mars 2023, le Dr Richard Johnson, Bredesen, le Dr David Perlmutter et plusieurs autres coauteurs ont publié un article ( Am J Clin Nutr 2023 ) sur la maladie d’Alzheimer comme « une mauvaise adaptation d’une voie de survie évolutive médiée par le métabolisme intracérébral du fructose et de l’acide urique ».
« Il s’agit en réalité des recherches à long terme de Rick Johnson. Vous parlez de la fonction mitochondriale, des dommages causés aux mitochondries. Lui, il parle d’un changement de signal. Les deux sont importants. Comme il le souligne, lorsque vous consommez du fructose, votre corps réagit littéralement en disant : « L’hiver approche. Nous allons stocker des graisses et réduire votre production d’ATP d’environ 15 %. » »
Eh bien, quand on est à la limite de la carence énergétique, réduire son taux d’ATP de 15 % est la dernière chose à faire et est associé à un déclin cognitif.
Rick a compilé un tableau complet analysant toutes les corrélations, les modifications observées aux examens TEP et les variations des biomarqueurs sanguins. Dans chacun de ces cas, l’effet du fructose est similaire à celui observé dans la maladie d’Alzheimer.
Donc, encore une fois, tout repose sur l’importance cruciale de l’apport énergétique, qu’il s’agisse d’une carence due à une consommation excessive de fructose ou de sirop de maïs à haute teneur en fructose. Cela ne signifie pas qu’il faille s’interdire complètement les fruits, mais simplement qu’il faut éviter les excès de fructose.
Fruits contre sirop de maïs à haute teneur en fructose
Là aussi, mon point de vue a quelque peu évolué. Il est essentiel de comprendre la différence fondamentale entre le fructose des fruits et le sirop de maïs à haute teneur en fructose. Auparavant, je recommandais de limiter les deux sources, mais j’ai revu ma position : le fructose des fruits active la pyruvate déshydrogénase, enzyme nécessaire à la transformation du glucose (issu du pyruvate) en acétyl-CoA dans les mitochondries. Sans cette enzyme activée, le glucose ne peut être utilisé comme source d’énergie.
La clé de cette énigme réside dans le cycle de Randle. Ce cycle agit comme un interrupteur métabolique. Vos principaux carburants sont les lipides et les glucides, et le cycle de Randle détermine comment vos cellules choisissent lequel utiliser. Lorsque votre alimentation contient plus de 30 à 35 % de lipides, cet interrupteur bascule vers le métabolisme des graisses : vos mitochondries brûlent alors des graisses plutôt que du glucose. Le glucose est alors dirigé vers la glycolyse et tout excédent est éliminé dans le sang.
Consommer beaucoup de fruits et de matières grasses simultanément n’est pas conseillé. En réalité, ce n’est pas le fructose en lui-même qui pose problème, mais plutôt son association excessive avec une consommation trop importante de matières grasses. Si vous augmentez votre consommation de fruits frais, vous devez également réduire votre consommation de matières grasses, sinon le sucre ne pourra pas être utilisé comme source d’énergie par l’organisme.
• Des facteurs individuels influencent la tolérance aux glucides — Il existe des variations individuelles en matière de flexibilité métabolique, de toxicité et de microbiome qui contribuent probablement à la capacité d’une personne à tolérer une augmentation des glucides.
Les additifs ultra-polymères (PUF) pourraient également contribuer à des dysfonctionnements métaboliques. Un autre point de désaccord concerne leur capacité à induire une torpeur (diminution de l’activité physiologique caractérisée par un ralentissement du métabolisme), à l’instar du sirop de maïs à haute teneur en fructose. Par conséquent, je doute que les fruits mûrs soient un facteur majeur de démence.
• Le fructose des fruits ne se comporte pas comme le sirop de maïs à haute teneur en fructose — Lors d’une précédente interview avec Johnson, ce dernier avait également admis être surpris que le fructose des fruits n’ait pas les mêmes effets que le sirop de maïs à haute teneur en fructose. Réponse de Bredesen :
« Oui. Et c’est tout à fait logique. Ce qui est intéressant, c’est que nous sommes frugivores (des animaux qui se nourrissent principalement de fruits crus), nous descendons d’animaux frugivores. Le problème actuel, bien sûr, c’est que nos fruits ont été sélectionnés pour avoir une teneur en sucre beaucoup plus élevée. Voilà le problème.
Mais la bonne nouvelle, c’est qu’ils conservent leurs précieuses fibres et, comme vous l’avez souligné, ils n’ont pas les mêmes effets néfastes que le sirop de maïs à haute teneur en fructose et les aliments transformés. »
Pour un examen plus approfondi des dangers du sirop de maïs à haute teneur en fructose et des raisons pour lesquelles il devrait être éliminé de notre alimentation, lisez « Pourquoi le sirop de maïs à haute teneur en fructose doit être retiré de notre alimentation ».
Bleu de méthylène, niacinamide, NAC et glycine
L’un des traitements complémentaires que Bredesen privilégie est le bleu de méthylène (voir chapitre 5) , que je recommande à presque tous ceux qui veulent améliorer leur santé et inverser les maladies dégénératives, principalement parce qu’il est très efficace pour réduire le stress réducteur.
•Le bleu de méthylène soutient la fonction mitochondriale — Il facilite le transfert d’électrons vers l’avant dans les mitochondries, permettant ainsi la production d’ATP, même si les complexes sont endommagés.
Augmenter le taux de NAD+ est essentiel à la production d’énergie : le NAD+ s’oxyde, il ne se réduit pas, ce qui facilite le transfert d’électrons dans la chaîne respiratoire. Bien qu’il existe des précurseurs coûteux, mon préféré reste la niacinamide, tout simplement, incroyablement bon marché et pourtant très efficace pour augmenter le taux de NAD+.
Des recherches ont confirmé que la niacinamide contribue à ralentir le vieillissement cérébral. Pour une bonne santé générale, je recommande de prendre 50 milligrammes de niacinamide trois fois par jour. La niacinamide agit également en synergie avec le bleu de méthylène.
Les personnes atteintes de démence présentent de faibles taux de glutathion , notamment suite à une exposition à des mycotoxines ou à d’autres toxines. Le glutathion réduit est moins efficace ; sa forme oxydée est nécessaire à son fonctionnement optimal.
•Comment fabriquer la molécule de glutathion proprement dite — Vous avez besoin à la fois de cystéine et de glycine, donc une façon d’augmenter votre taux de glutathion serait de prendre de la glycine et de la N-acétylcystéine (NAC).
Deux autres façons d’augmenter votre apport en glycine : consommer l’animal « du museau à la queue », c’est-à-dire sans viande musculaire, ou prendre un supplément de collagène ou de gélatine en poudre. L’expression « du museau à la queue » désigne les abats et les tissus conjonctifs, riches en collagène. Le collagène représente environ un tiers des protéines de votre corps ; il est donc essentiel. La glycine est composée à environ 30 % du collagène et de la gélatine, ce qui en fait une excellente source.
La maladie d’Alzheimer est une réponse protectrice à l’inflammation.
Si l’on devait résumer l’approche de Bredesen en une phrase, ce serait : « améliorer le rapport entre l’activité synaptoblastique et synaptoclastique, c’est-à-dire la capacité du cerveau à créer de nouvelles synapses plutôt qu’à les détruire ». En d’autres termes, le traitement permet au cerveau de créer et de maintenir à nouveau des synapses. Bredesen explique :
« La biologie moléculaire de cette maladie montre que ce que nous appelons maladie d’Alzheimer est en réalité une réaction de protection. C’est en quelque sorte une retraite en eaux troubles.
On se replie sur soi en se disant : “On ne va pas laisser cette agression nous tuer, alors on va tout détruire pour que l’agent pathogène (bactérien ou autre) ne puisse pas profiter de ce qui est là.” On réduit littéralement la taille de ses synapses. Tant que ces agressions persistent, on continue à se réduire. »
La protéine bêta-amyloïde est fortement corrélée à la maladie d’Alzheimer. Cependant, toutes les tentatives pour l’éliminer n’ont pas permis d’améliorer l’état des patients. Il est clair que la protéine bêta-amyloïde n’est pas la cause première de la maladie ; par conséquent, son élimination pure et simple ne constitue pas la solution.
Dans son article, Bredesen aborde le rôle du peptide bêta-amyloïde en tant que peptide antimicrobien (PAM). Or, les PAM sont essentiels à l’immunité de l’hôte. Ils ciblent des organismes tels que les bactéries, les mycobactéries, les virus, les champignons et les protozoaires. Il explique :
« Voici le point crucial. Il s’avère que le peptide bêta-amyloïde fait partie intégrante du système immunitaire inné. Son effet antimicrobien a été découvert et décrit pour la première fois par les professeurs Robert Moir et Rudy Tanzi à Harvard.
Ce peptide possède donc, une fois de plus, une fonction protectrice. Non seulement il s’agit d’un peptide antimicrobien, mais il se lie également à certaines toxines, comme le mercure et d’autres métaux divalents tels que le fer. Le peptide bêta-amyloïde a de multiples effets. Il participe à la réponse immunitaire face aux agressions.
En tenant compte de cela, on comprend qu’il est possible d’éliminer le peptide bêta-amyloïde, mais il est impératif de ne pas le faire avant d’avoir éliminé toutes les agressions en cause. Nous avons constaté de nombreux cas de personnes dont l’état s’est aggravé après une réduction du peptide bêta-amyloïde, car les agressions persistent. »
En 2019, le laboratoire pharmaceutique Biogen a interrompu son essai clinique de phase II sur l’aducanumab, un médicament conçu pour éliminer le peptide bêta-amyloïde ; c’est malheureusement fréquent pour ce type de médicaments. Puis, un essai majeur portant sur une autre approche d’élimination de l’amyloïde, l’inhibiteur de la BACE CNP520, a été interrompu car le médicament était associé à une augmentation du déclin cognitif et à une atrophie cérébrale.<sup>11</sup>
Le processus de repliement des protéines est altéré dans la maladie d’Alzheimer.
Environ un tiers des protéines produites quotidiennement par votre corps sont mal repliées. Heureusement, votre organisme possède un mécanisme permettant de corriger ce repliement. Les protéines de choc thermique jouent un rôle central dans ce processus et, si le repliement incorrect est trop important, elles contribuent à l’éliminer complètement.
En réalité, les protéines de choc thermique sont un corollaire de l’autophagie, le processus par lequel l’organisme élimine les organites endommagés. Ceci est lié à la maladie d’Alzheimer, car le processus de repliement est l’un des facteurs essentiels au bon fonctionnement du cerveau. Comme l’a souligné Bredesen :
Dans toutes ces différentes maladies neurodégénératives, qu’il s’agisse de la maladie d’Alzheimer, de la maladie de Huntington, de la maladie de Charcot, de la maladie de Parkinson ou de la maladie à corps de Lewy, on observe des protéines agrégées et généralement mal repliées. Elles ne sont pas dégradées correctement.
On perd non seulement la capacité de se replier, mais aussi celle de dégrader ces protéines. C’est un point crucial. D’ailleurs, un article récent décrit une affection neurodégénérative courante, récemment mise au point : l’encéphalopathie TDP-43 à prédominance limbique liée à l’âge.
En d’autres termes, elle ressemble un peu à la maladie d’Alzheimer… [LATE] est caractérisée par la présence de la protéine TDP-43, impliquée dans de nombreux processus, dont le repliement des protéines… On perd cette capacité [de repliement des protéines] à mesure que les synapses diminuent de taille, faute d’énergie, de soutien trophique,
hormonal et nutritionnel adéquats… En ciblant la cétose, la sensibilité à l’insuline et le soutien mitochondrial, on favorise généralement le repliement correct des protéines mal repliées.
On peut induire la réponse au choc thermique en alternant sauna et froid, puis retour au sauna et au froid.
On active ainsi de manière répétée cette réponse essentielle. Il ne fait aucun doute que ce sera important, notamment dans la SLA, mais probablement aussi dans toutes les maladies neurodégénératives.
Le lien entre le repliement des protéines et la mort cellulaire
Comme l’a souligné Bredesen, il existe trois types d’autophagie : la macroautophagie, la microautophagie et l’autophagie chaperonnée. Chacune offre une méthode légèrement différente pour réparer, éliminer ou recycler les organites endommagés au sein de la cellule.
Des protéines spécifiques, par exemple, peuvent être ciblées pour l’autophagie médiée par des chaperonnes. Bredesen relate les résultats de recherches qu’il a menées pour établir le lien entre le repliement des protéines et la mort cellulaire programmée (apoptose, processus par lequel la cellule entière est détruite et éliminée) :
« Si vous ne parvenez pas à reformer ces protéines mal repliées, vous activez littéralement tout un système qui cesse initialement de produire de nouvelles protéines. En gros, il dit : « Nous sommes débordés. Nous allons arrêter la production. » Il tente alors de redresser les protéines. Puis, s’il n’y parvient pas
, il tente de les détruire. Enfin, s’il ne parvient toujours pas à suivre le rythme, il active littéralement la mort cellulaire programmée via des caspases spécifiques… C’est un processus où il est crucial d’intervenir en amont ; de comprendre pourquoi cela se produit. Et si vous n’arrivez pas à suivre le rythme, il faut au moins augmenter la production de protéines de choc thermique pour permettre le redressement. Dans ce cas, vous empêchez l’induction de la mort cellulaire programmée. »
Malheureusement, la grande majorité des personnes ne présentent pas une autophagie fonctionnelle, tout simplement parce qu’elles sont insulinorésistantes. En cas d’insulinorésistance, le taux d’AMPK (protéine kinase activée par l’adénosine monophosphate) ne peut augmenter, ce qui empêche l’inhibition de mTOR (cible de la rapamycine chez les mammifères). Or, l’inhibition de mTOR est l’un des principaux facteurs de l’autophagie.
Plaidoyer pour le jeûne cyclique
L’autophagie est certes essentielle, mais il ne faut pas qu’elle soit continue. Il est également nécessaire d’alterner les phases de régénération. Le jeûne intermittent est un moyen de contrôler ce processus. Bredesen recommande généralement cette approche.
« Il faut recourir à un jeûne approprié et à un régime alimentaire adapté pour activer ce processus d’autophagie », explique Bredesen. Nous recommandons un jeûne de 12 à 14 heures si vous êtes porteur de l’apolipoprotéine E4 (ApoE4-négatif). Si vous êtes porteur de l’ApoE4, il est conseillé de prolonger le jeûne, de 14 à 16 heures. Un jeûne plus long est tout à fait bénéfique.
La raison pour laquelle nous suggérons un jeûne plus long aux personnes ApoE4-positives est que, dans ce cas, l’absorption des graisses est meilleure et l’entrée en autophagie est généralement plus lente.
En règle générale, nous recommandons un jeûne environ une fois par semaine. Cependant, un jeûne plus long une fois par mois est également une bonne idée. Cela dépend beaucoup de votre indice de masse corporelle (IMC). Nous avons constaté que les personnes ayant un IMC plus élevé réagissent mieux à ce jeûne en début de période. Elles sont capables de produire des cétones.
Si vous perdez à la fois les glucides et les cétones, vous finissez par vous sentir complètement épuisé. Nous sommes très prudents lorsque l’IMC des personnes est inférieur à 20, en particulier… Pour les personnes de 18 ans ou moins, il est important de veiller à alterner les phases de cétose et de non-cétose une à deux fois par semaine.
Chez ces personnes, l’apport exogène de cétones peut souvent s’avérer très utile en début de traitement. Mesurez votre taux de cétones ; c’est très simple. Notre objectif est d’atteindre un taux de bêta-hydroxybutyrate compris entre 1,5 et 4,0 millimolaires.
Testez votre taux de cétones
En résumé, si les patients atteints de démence et en surpoids réagissent généralement bien au jeûne intermittent, du moins au début, les patients en sous-poids peuvent présenter un déclin cognitif, car leur poids est insuffisant pour produire des cétones en réponse au jeûne. Pour ces derniers, Bredesen recommande la prise d’un supplément de cétones, comme l’huile de triglycérides à chaîne moyenne (TCM).
Si cela ne vous permet pas d’atteindre le taux de cétone souhaité (1,5 à 4,0 mmol), ou si cela a un impact négatif sur votre taux de LDL, il pourrait vous recommander des cétones exogènes, sous forme d’esters ou de sels de cétone. « Nous aimerions examiner votre taux de LDL et l’utiliser pour ajuster la posologie, afin de nous assurer qu’il n’est pas trop élevé », explique-t-il.
Pour mesurer votre taux de cétones, je recommande KetoCoachX.12. C’est l’un des appareils de test les moins chers du marché actuellement. KetoMojo est également une bonne option. Cependant, KetoCoach est moins cher, les bandelettes sont emballées individuellement et l’appareil est environ deux fois plus fin que celui de KetoMojo, ce qui le rend plus facile à transporter.
Les besoins énergétiques ne sont pas satisfaits dans les maladies neurodégénératives.
La cétose nutritionnelle, au cours de laquelle le corps produit des cétones endogènes (graisses hydrosolubles), est importante pour toutes les maladies neurodégénératives, mais elle ne constitue pas une solution miracle. Bredesen explique :
« Ce que nous avons compris au fil des années grâce à la recherche, c’est que les maladies neurodégénératives, qu’il s’agisse de la maladie d’Alzheimer, de la dégénérescence maculaire, de la dégénérescence à corps de Lewy, de la maladie de Parkinson ou de la SLA, ont toutes un point commun : elles sont liées à des sous-domaines spécifiques du système nerveux.
Chacun d’eux a des besoins spécifiques en nutriments, hormones, facteurs trophiques, etc. Dans chaque cas, il existe un déséquilibre entre l’offre et la demande. Pendant la majeure partie de votre vie, vous vous efforcez de répondre à cette demande. Avec toutes ces maladies, il existe un déséquilibre répété ou chronique entre le soutien apporté et les besoins.
Dans la maladie de Parkinson, c’est très clair. On peut provoquer la maladie de Parkinson simplement en inhibant le complexe I mitochondrial. Ce sous-domaine spécifique de la modulation motrice, qui est au cœur de la maladie de Parkinson, est le plus sensible aux réductions du soutien du complexe I mitochondrial.
Par conséquent, lorsque les personnes atteintes de cette maladie sont atteintes, il est nécessaire de rétablir l’équilibre entre l’offre et la demande. Un moyen essentiel d’y parvenir est de fournir la cétose appropriée. » L’énergie appropriée est essentielle.
Or, si la personne continue d’être exposée aux substances chimiques inhibant le complexe I — généralement des biotoxines liées aux moisissures ou des toxines organiques comme le paraquat ou le glyphosate —, le soulagement ne sera que temporaire.
L’objectif est à la fois d’éliminer l’inhibiteur du complexe I et de stimuler l’organisme en lui apportant le soutien énergétique adéquat. Dans le cas de la maladie d’Alzheimer, il s’agit d’un déséquilibre dans le soutien trophique. Ce besoin est constant, car il accompagne la neuroplasticité.
Pourquoi il est déconseillé de manger tard le soir
Bien que je ne sois pas porteur de l’allèle ApoE4, je préfère jeûner 16 heures par jour, réduisant ainsi ma période d’alimentation à quatre à six heures. Je veille également à prendre mon dernier repas trois à six heures avant le coucher. Ce conseil repose notamment sur le fait qu’éviter de manger tard le soir augmente le taux de nicotinamide adénine dinucléotide (NAD+), essentiel à de nombreuses fonctions corporelles.
Il est important de noter que cela réduira également le nicotinamide adénine dinucléotide phosphate (NADPH), véritable source d’énergie cellulaire, capable de régénérer les antioxydants. La synthèse des acides gras est le principal consommateur de NADPH.
Si vous mangez juste avant de vous coucher, vous ne pourrez pas utiliser le NADPH pour brûler ces calories et les transformer en énergie. Elles devront donc être stockées d’une manière ou d’une autre. Pour ce faire, votre corps doit créer des graisses. Ainsi, manger tard le soir diminue considérablement vos niveaux de NADPH, car celui-ci est consommé pour stocker vos calories excédentaires sous forme de graisse.
Le protocole de Bredesen inclut également cette stratégie. Il nomme son approche « KetoFlex 12/3 », car elle induit une cétose légère et offre une grande flexibilité alimentaire. Elle convient aussi bien aux végétariens qu’aux non-végétariens. Le 12/3 correspond à un jeûne d’au moins 12 heures par jour et à un dernier repas pris trois heures avant le coucher.
Certains compléments alimentaires, comme la berbérine, le resvératrol, la curcumine, la quercétine et la fisétine, stimulent également l’autophagie et peuvent être utilisés en complément d’une alimentation adaptée. Bredesen explique :
La sirtuine-1 (SIRT1) a été identifiée comme une molécule essentielle à la longévité et a fait l’objet de nombreuses études, tant pour ses effets sur la longévité que pour ses effets sur la maladie d’Alzheimer.
L’ApoE4 pénètre dans le noyau et diminue la production de cette molécule cruciale, ce qui explique l’un de ses nombreux effets sur la maladie d’Alzheimer. La SIRT1 est produite de manière auto-inhibée, un peu comme une arme inactive. Le NAD+ active la SIRT1,
tout comme le resvératrol. C’est pourquoi certaines personnes prennent du resvératrol ou du nicotinamide riboside. Ces deux substances activent ce programme, induisant une transition d’une approche pro-inflammatoire vers une approche favorisant la longévité, grâce à une modification du métabolisme. Cela inclut l’activation de processus comme l’autophagie et un effet anti-Alzheimer et pro-longévité.
La quercétine a également un impact intéressant sur les cellules sénescentes. …Je pense que cela va s’avérer être un moyen important d’agir sur un certain nombre de pathologies liées à l’âge, notamment la neurodégénérescence. »
L’inconvénient, et la raison pour laquelle on ne peut pas se fier uniquement aux compléments alimentaires, est que la bioabsorption de ces polyphénols, comme la quercétine par exemple, est assez faible. Souvent, l’absorption est insuffisante pour bénéficier pleinement de leurs effets.
Limiter l’exposition aux champs électromagnétiques
Il existe également des preuves convaincantes démontrant que l’exposition aux champs électromagnétiques (CEM), comme ceux émis par les téléphones portables et le Wi-Fi, joue un rôle important. Le Dr Bredesen partage cet avis et recommande à ses patients de limiter cette exposition. En résumé, les CEM activent les canaux calciques voltage-dépendants, ce qui entraîne la libération d’un excès d’oxyde nitrique et de superoxyde dans la cellule, et par conséquent la formation de peroxynitrite.
Le peroxynitrite provoque des dommages à l’ADN similaires à ceux des rayonnements ionisants. Il endommage également les cellules souches, les mitochondries, les protéines et les membranes cellulaires. La poly-ADP ribose polymérase contribue à la réparation des lésions de l’ADN en extrayant une molécule d’adénosine diphosphate (ADP) à partir du NAD+. Environ 100 à 150 molécules de NAD+ sont nécessaires pour réparer une seule cassure de l’ADN.
Bien que ce processus fonctionne assez bien, des problèmes surviennent en cas de lésions continues de l’ADN nécessitant une activation continue de la PARP, ce qui finit par décimer votre taux de NAD+. Bredesen ajoute :
« C’est un domaine crucial. Le principal problème que nous avons rencontré jusqu’à présent est que nous pouvons mesurer l’activation de NF-κB, le statut hormonal, nutritionnel, le magnésium, et bien d’autres paramètres. En général, notre approche nous permet de mesurer 150 variables différentes.
Il n’existe pas de méthode simple pour mesurer l’effet des CEM sur le système nerveux d’une personne. J’attends avec impatience le jour où nous pourrons effectuer un test et dire : « Ah ! Cette personne présente un niveau d’effet de 27,2 sur ses canaux calciques voltage-dépendants à cause des CEM. » Car alors, nous pourrons réellement agir.
Pour l’instant, le mieux que nous puissions dire, tout comme pour les biotoxines et les chimiotoxines, c’est que les CEM sont une toxine physique. Le mieux que nous puissions dire, c’est : « Réduisez l’exposition autant que possible. » On peut certainement mesurer l’exposition. Simplement, nous n’avons pas encore de méthode fiable pour mesurer son effet sur le cerveau. »
Lancement d’un essai randomisé visant à suivre et à inverser le déclin cognitif
Pour commencer, son équipe a publié un autre article de validation de principe et lance un essai contrôlé randomisé sur six sites : Hollywood (Floride), Nashville (Tennessee), Cleveland (Ohio), et Sacramento, Oakland et San Francisco (Californie).
L’essai clinique évaluera le vieillissement biologique, le vieillissement cérébral et l’épigénétique. Les chercheurs utiliseront des tests sanguins récents, indisponibles il y a encore quelques années, notamment le dosage de la phospho-tau 181, de la phospho-tau 217, du rapport A-bêta 42/40, de la protéine gliale fibrillaire acide (GFAP) et du polypeptide léger des neurofilaments (NF-L). « Certains de ces tests ne sont pas encore commercialisés ; nous les utilisons donc dans le cadre de la recherche, mais ils le deviendront tous prochainement », explique Bredesen.
•Détection et surveillance précoces sans TEP — Actuellement, le rapport phospho-tau 181 et A-beta 42 à 40 est disponible dans le commerce, permettant aux individus d’avoir une idée de leur situation sans nécessairement avoir besoin d’une TEP.
•Suivi des progrès et inversion du déclin cognitif — Selon Bredesen, « Plus important encore, vous pouvez suivre l’évolution de votre progression. La prévention est essentielle, mais il est tout aussi important d’inverser le déclin cognitif, ce que nous avons été les premiers à faire… Nous l’avons constaté à maintes reprises : lorsque vous prenez les bonnes mesures, lorsque vous vous attaquez aux principaux facteurs du processus, vous observez une amélioration. »
Cet essai représente une avancée majeure dans la capacité à surveiller et à traiter le déclin cognitif, offrant un nouvel espoir de prévention et d’inversion des processus neurodégénératifs.
Des tests précieux pour détecter les premiers signes de déclin cognitif
Plusieurs tests clés peuvent fournir des indications précoces sur la santé cérébrale, aidant à détecter des changements neurologiques bien avant l’apparition des symptômes :
• Test GFAP (protéine gliale fibrillaire acide) — Bien que non spécifique, ce test est un outil précieux pour détecter les modifications cérébrales associées à l’astrocytose. Les astrocytes réagissent en cas de problème cérébral ; ce test peut donc alerter jusqu’à 10 ans avant l’apparition des symptômes. « Si le résultat est normal, c’est bon signe. Il est donc important de le savoir », explique Bredesen.
•Phospho-tau 181 et phospho-tau 217 — Ce sont des tests spécifiques pour les changements liés à la maladie d’Alzheimer et à la mort des neurones.
• Test génétique pour le statut APOE — Un test génétique est important pour déterminer le nombre de copies du gène APOE ε4 que vous possédez. « C’est un élément important », explique Bredesen. « Chacun devrait connaître son statut APOE. »
• Tests hormonaux et de toxines — L’évaluation des taux d’hormones et le dépistage des toxines, notamment des mycotoxines et des métaux lourds, fournissent des informations supplémentaires sur les facteurs pouvant contribuer au déclin cognitif.
Là où il y a de la fumée, il y a du feu
Selon la pensée conventionnelle, l’élévation des taux de protéine tau et de bêta-amyloïde est un facteur causal de la maladie d’Alzheimer, mais les recherches de Bredesen suggèrent le contraire, arguant que ces protéines sont des réponses et des médiateurs plutôt que des causes profondes.
- L’erreur de raisonnement qui consiste à cibler les protéines tau et bêta-amyloïde — Bredesen explique :
« C’est un peu comme dire : “Il y a de la fumée. Si on souffle dessus, la maison ne brûlera pas.” Ça n’a aucun sens. L’essentiel à retenir, c’est que [la protéine tau et la protéine bêta-amyloïde] sont à la fois des réponses et des médiateurs. »
- La maladie d’Alzheimer est causée par de multiples facteurs en amont — bien que le dysfonctionnement mitochondrial soit un facteur bien connu, de nombreux autres facteurs jouent un rôle, notamment :
- Inflammation
- Infections (en particulier dans la bouche)
- résistance à l’insuline
- Syndrome de l’intestin perméable
- Réduction du débit sanguin et de l’oxygénation
- Fonction mitochondriale diminuée
- La maladie d’Alzheimer est fondamentalement due à une insuffisance du réseau synaptique : le cerveau contient environ 500 000 milliards de synapses, et lorsque des facteurs de stress environnementaux et métaboliques affaiblissent ce réseau, les fonctions cognitives commencent à décliner. De ce fait, les protéines tau et bêta-amyloïde apparaissent, non pas comme causes principales, mais comme médiateurs qui amplifient les dommages.
- L’amyloïde est un excellent biomarqueur mais une cible thérapeutique catastrophique — les docteurs Lee Hood et Nathan Price, auteurs de « L’ère du bien-être scientifique », soulignent que si l’amyloïde peut indiquer la présence d’une maladie, la cibler thérapeutiquement est inefficace, une conclusion étayée par des données cliniques.
- L’échec du lécanemab et les alternatives plus efficaces — Bredesen critique la recommandation de la FDA d’approuver le lécanemab. « Le lécanemab ne guérit pas, il ne stabilise pas l’état du patient, il ralentit le déclin de 27 %. C’est tout », a-t-il souligné.
- D’autres interventions ont donné de meilleurs résultats lors des essais cliniques — il s’agit notamment des cétones seules, de l’huile d’olive extra vierge, des activateurs métaboliques combinés (tels que la carnitine et le riboside de nicotinamide) et des protocoles ciblant l’énergétique et l’inflammation.
- Le protocole de Bredesen donne les meilleurs résultats à long terme : « Nous avons maintenant des patients qui ont maintenu leur amélioration pendant plus de 10 ans. Il est donc regrettable que ce médicament ait été recommandé pour approbation. »
L’approche de Bredesen en matière de prévention et de traitement de la maladie d’Alzheimer
Selon Bredesen, maintenir un bon niveau d’énergie et réduire l’inflammation cérébrale sont les deux facteurs les plus importants pour prévenir et traiter la maladie d’Alzheimer. Voici quelques principes de base que tous les patients de Bredesen appliquent :
• Intervention diététique — Bredesen recommande un régime riche en végétaux, légèrement cétogène, avec un bon rapport oméga-3/oméga-6, sans produits laitiers, sans céréales et sans glucides simples. « C’est l’approche qui a donné les meilleurs résultats », affirme-t-il. « Nous l’appelons KetoFLEX 12/3. »
Mes inquiétudes concernant les acides gras polyinsaturés (AGPI) — Dans l’interview, je conteste certaines recommandations diététiques de Bredesen, car il continue de recommander les AGPI. Je suis convaincu que, pour une santé optimale, la consommation d’AGPI oméga-6 doit être limitée, en dessous de 2 % voire 1 % de l’apport calorique quotidien.
Je soupçonne fortement que les personnes atteintes de démence doivent être encore plus prudentes, car l’acide linoléique (AL) semble être la plus grande source alimentaire de tous les facteurs déclencheurs de la maladie d’Alzheimer, notamment l’inflammation, le stress oxydatif, le dysfonctionnement mitochondrial et le dysfonctionnement de la chaîne de transport d’électrons, de sorte que vous ne pouvez pas produire efficacement d’ATP.
J’ai beaucoup écrit sur les tenants et les aboutissants de ce sujet, donc pour plus d’informations, écoutez l’interview et/ou consultez l’article « L’acide linoléique — L’ingrédient le plus destructeur de votre alimentation ».
•Réévaluation de l’apport en oméga -3 et du régime cétogène prolongé — Je ne suis pas non plus convaincu que le rapport oméga-3/oméga-6 soit aussi bénéfique qu’on le prétend souvent, car on ne peut pas compenser les effets néfastes des oméga-6 en augmentant simplement sa consommation d’oméga-3. De plus, la plupart des compléments d’oméga-3, notamment l’huile de poisson, sont inefficaces car synthétiques et souvent rances. Il est donc essentiel de privilégier les oméga-3 de haute qualité.
Enfin, depuis cet entretien, j’ai pris conscience de l’importance des glucides pour la santé cérébrale, notamment des glucides simples provenant de fruits entiers, et des inconvénients d’un régime cétogène prolongé. Par conséquent, veuillez noter que les recommandations diététiques de Bredesen lui sont propres, basées sur ses recherches, et ne reflètent pas nécessairement mon point de vue.
•Exercice — Bredesen constate des résultats particulièrement bons avec le KAATSU (entraînement par restriction du flux sanguin) et l’exercice avec oxygénothérapie (EWOT).
•Optimisation du sommeil — L’apnée du sommeil est un problème courant qui contribue incontestablement au déclin cognitif, car elle réduit l’apport d’oxygène au cerveau et augmente le taux d’adrénaline pendant le sommeil.
« Le sommeil est un domaine vaste en soi », explique Bredesen. « Notre première patiente, celle que nous avons traitée en 2012 et qui a vu son déclin cognitif s’inverser de façon spectaculaire, suit ce traitement depuis plus de dix ans et se porte toujours à merveille. Elle a aujourd’hui plus de 70 ans. »
L’un de ses problèmes était un sommeil de mauvaise qualité, et c’est bien sûr l’un des points qui ont été abordés. « Bénéficier d’au moins une heure de sommeil profond et d’au moins une heure et demie de sommeil paradoxal est très bénéfique… Un mauvais sommeil entraîne une accumulation de plaques amyloïdes. Ce n’est qu’un indicateur, mais c’est un indicateur de problèmes de santé, et malheureusement, l’accumulation de plaques amyloïdes perturbe encore davantage le sommeil. »
•Stratégies complémentaires — Parmi les autres approches importantes, citons la réduction du stress, l’entraînement cérébral, la détoxification et la supplémentation ciblée.
L’autre volet du programme de Bredesen est personnalisé pour chaque patient, car beaucoup souffrent par exemple d’infections chroniques non diagnostiquées qui nécessitent une prise en charge.
•Les agents pathogènes buccaux peuvent envahir le cerveau — Les infections courantes comprennent P. gingivalis et T. denticola, qui pénètrent dans votre cerveau à partir de votre microbiome buccal, l’herpès simplex et le bêtaherpèsvirus humain 6A (HHV-6A).
Les virus de l’herpès sont liés à la maladie d’Alzheimer : toute la famille des virus de l’herpès est associée à des modifications du cerveau et des neurones. Le HHV-6A, en particulier, est associé à la dégénérescence cérébrale observée dans la maladie d’Alzheimer.
• Les infections à Chlamydia pneumoniae et les infections transmises par les tiques présentent un risque — Chlamydia pneumoniae est également très problématique, tout comme toutes les infections transmises par les tiques, notamment Borrelia, Bartonella, Babesia et Anaplasma.
• Les infections stimulent excessivement le système immunitaire inné — Toutes ces infections mettent votre système immunitaire inné en surrégime et nécessitent d’être apaisées. Comme l’a souligné Bredesen, la COVID-19 et la maladie d’Alzheimer sont toutes deux « des déséquilibres entre le système immunitaire inné et le système immunitaire adaptatif ».
L’agent pathogène n’est pas éliminé, ce qui entraîne une libération continue de cytokines. Dans le cas de la COVID-19, le décès survient lors de la tempête cytokinique aiguë, tandis que dans la maladie d’Alzheimer, il est dû à une libération progressive de cytokines. « C’est un problème de cytokines chronique », explique Bredesen.
Lancement imminent d’un programme de médecine de précision
Bredesen fait également partie d’une équipe qui lance un programme de médecine de précision au Pacific Neuroscience Institute de Santa Monica, en Californie. Ce programme vise à prévenir et à traiter les maladies chroniques à tous les stades, mais privilégiera la prévention et le traitement précoce.
- La maladie d’Alzheimer évolue en quatre stades. Bredesen explique qu’elle se développe progressivement, en passant par des phases distinctes : « Lorsqu’on développe la maladie d’Alzheimer, on traverse quatre stades. Il y a d’abord une phase pré-symptomatique, puis une phase de troubles cognitifs subjectifs (TCS) qui dure en moyenne 10 ans. Dans ces domaines, la prévention et le traitement sont efficaces à près de 100 %. On peut prévenir les symptômes et, dans la quasi-totalité des cas, inverser les troubles cognitifs subjectifs. »
- Les troubles cognitifs légers (TCL) représentent un stade avancé de la maladie d’Alzheimer. Malgré leur nom, les TCL ne sont pas bénins ; ils signalent une progression significative de la maladie. « Les TCL constituent l’étape suivante. C’est dommage qu’on les appelle troubles cognitifs légers. C’est comme annoncer à quelqu’un qu’il a un cancer métastatique peu avancé. Il s’agit d’un stade relativement avancé de la maladie d’Alzheimer. Pourtant, dans notre essai, 84 % des personnes atteintes ont constaté une amélioration », a déclaré Bredesen.
- La réversibilité est possible, mais plus difficile aux stades avancés. Si certains patients atteints de démence voient leur état s’améliorer grâce au traitement, les taux de réussite diminuent à mesure que la maladie progresse. « Le stade final est la démence. Et nous constatons encore des améliorations chez certaines personnes présentant des signes de démence. Mais plus la maladie est avancée, plus il est difficile de leur permettre de retrouver un état normal. C’est pourquoi nous encourageons tout le monde à consulter le plus tôt possible. Nous avons vu des patients passer d’un score de 18 à 30 au MoCA (évaluation cognitive de Montréal), ce qui est fantastique, passant de la démence à un état normal. Nous avons vu des patients passer de zéro à 9. Mais nous n’avons encore jamais vu personne passer d’un score de zéro au MoCA, qui correspond au stade terminal de la maladie d’Alzheimer, à un score parfait de 30… »
- Même de petites améliorations peuvent changer une vie. Bredesen se souvient du cas d’une femme atteinte d’Alzheimer à un stade avancé qui a retrouvé son autonomie, malgré l’impossibilité d’une guérison complète : « Il y a deux ans, un homme m’a écrit un message odieux : “Comment osez-vous dire aux gens que s’ils sont trop avancés dans leur maladie, ils ne devraient pas suivre ce protocole ? Ma femme avait un score de zéro au test MoCA. Elle est en maison de retraite. Nous avons utilisé le protocole que vous avez mis au point ; son score n’a que légèrement progressé, mais ses symptômes se sont nettement améliorés.” Elle pouvait s’habiller seule, elle pouvait de nouveau parler, elle pouvait interagir avec les autres. »
- Les meilleurs résultats sont obtenus grâce à une intervention précoce. Bien que les patients à un stade plus avancé puissent également en retirer des bénéfices, un traitement commencé tôt offre les meilleures chances de guérison complète. Bredesen a souligné : « Je ne dis pas qu’il y a une limite, mais c’est beaucoup plus difficile avant 16 ans. On peut observer des améliorations subjectives spectaculaires. Et encore une fois, nous avons vu des personnes passer de 15 à 27 ans. Donc, c’est possible, mais plus on attend, plus c’est difficile. C’est pourquoi nous encourageons tout le monde à consulter tôt. Si tout le monde consultait lors des deux premières phases – prévention ou lésion médullaire – la démence serait un problème rare. »
Par ailleurs, des révélations ont remis en question des recherches de longue date sur la maladie d’Alzheimer. Pour en savoir plus sur la façon dont des études biaisées ont pu induire la communauté scientifique en erreur, consultez l’article « Une étude majeure sur la maladie d’Alzheimer rétractée suite à des preuves de manipulation des données ».
Plus d’informations
Aucune diminution de la maladie d’Alzheimer n’est en vue, du moins dans un avenir proche. Il serait donc judicieux pour la plupart des gens de partir du principe qu’ils en seront atteints et d’agir dès maintenant, quel que soit leur âge, afin de la prévenir. En matière de maladie d’Alzheimer, la prévention est assurément bien plus simple que le traitement une fois la maladie déclarée. Comme le souligne Bredesen :
« Tout repose sur la prévention et la réversion précoce. C’est chez ces patients que nous observons une réponse quasi systématique. C’est pourquoi je pense qu’un effort mondial est nécessaire pour réduire le fardeau de la démence. Nous venons de lancer un essai clinique. Nous avons tenté d’obtenir l’approbation du comité d’éthique de la recherche (CER) pendant des années…
Elle a enfin été accordée, et nous commençons donc un essai avec les docteurs Ann Hathaway, Deborah Gordon et Kat Toups, qui suivent déjà des patients. Nous sommes impatients de voir les résultats de cet essai. Car, de manière anecdotique, nous en entendons parler constamment.
Comme vous l’avez mentionné, nous avons publié un article il y a quelques mois sur 100 patients ayant présenté une amélioration documentée… Je suis convaincu que nous pourrions, aujourd’hui, si chacun bénéficiait d’une prévention appropriée, faire de la démence une maladie très rare. »
Le rapport de cas de Bredesen est en accès libre ; vous pouvez donc télécharger et lire l’étude complète. Son livre, « La fin d’Alzheimer : le premier programme pour prévenir et inverser le déclin cognitif », fournit également tous les détails et constituera une référence précieuse pour toute bibliothèque médicale.
Vous pouvez aussi en apprendre davantage sur Bredesen et ses travaux en le suivant sur Facebook et X.com , ou en visitant son site web : drbredesen.com . Enfin, lisez son livre, « Les premiers survivants d’Alzheimer : comment des patients ont retrouvé la vie et l’espoir », qui présente des témoignages de patients atteints d’Alzheimer ayant vaincu la maladie et constaté une amélioration de leur état.
Foire aux questions (FAQ) sur la prévention et le traitement de la maladie d’Alzheimer
Q : La maladie d’Alzheimer est-elle réversible ?
R : Oui, les recherches du Dr Bredesen montrent que la prise en compte des facteurs liés au mode de vie inverse le déclin cognitif à un stade précoce, en particulier au stade de la déficience cognitive subjective (DCS).
Q : La protéine bêta-amyloïde est-elle la principale cause de la maladie d’Alzheimer ?
R : Non, le peptide bêta-amyloïde est une réponse au stress cérébral, et non sa cause première. Les véritables facteurs déclenchants sont l’inflammation, les infections, la résistance à l’insuline et le dysfonctionnement mitochondrial.
Q : Pourquoi le fructose est-il nocif pour la santé du cerveau ?
A: Un excès de fructose, notamment provenant du sirop de maïs à haute teneur en fructose, réduit la production d’ATP et déclenche le stockage des graisses, ce qui contribue au déclin cognitif.
Q : Les infections peuvent-elles contribuer à la maladie d’Alzheimer ?
R : Oui. Les agents pathogènes buccaux comme P. gingivalis, les virus de l’herpès et les infections transmises par les tiques alimentent l’inflammation chronique et contribuent à la neurodégénérescence.
Q : Quels compléments alimentaires contribuent à la santé cérébrale ?
A: Le bleu de méthylène, la niacinamide, la NAC, la glycine et les oméga-3 de haute qualité soutiennent la fonction mitochondriale et l’énergétique cérébrale.
Source : Protocole ReCODE pour la maladie d’Alzheimer – Dr Dale Bredesen (2025)
Chapitre 5 : Le bleu de méthylène pour la maladie d’Alzheimer, la démence et la santé neurologique
Introduction
Le bleu de méthylène est un composé synthétique mis au point en 1876, initialement utilisé comme colorant textile et antiseptique pour aquariums. Il est depuis reconnu pour ses bienfaits médicinaux, notamment comme antidote aux intoxications métaboliques telles que le monoxyde de carbone et le cyanure. Son rôle dans la santé neurologique repose sur sa capacité à améliorer la fonction mitochondriale, en agissant comme antioxydant et producteur d’énergie, ce qui pourrait contribuer à la prévention et au traitement des maladies neurodégénératives comme la maladie d’Alzheimer et la démence.
Qu’est-ce que le bleu de méthylène ?
- Développement historique et utilisations : Premier médicament de synthèse de l’histoire moderne, développé en 1876. Initialement utilisé pour le traitement du paludisme en 1890 par Paul Ehrlich, qui découvrit son action inhibitrice sur une enzyme du parasite. Il a également servi de base aux premiers antipsychotiques, antibiotiques et antiseptiques. Historiquement utilisé pour les infections urinaires et comme antiviral lors des transfusions sanguines.
- Applications actuelles : Utilisé dans les hôpitaux du monde entier comme seul antidote connu contre les poisons métaboliques qui perturbent le transport de l’oxygène ou la fonction mitochondriale (par exemple, l’intoxication au monoxyde de carbone ou au cyanure). Son utilisation est envisagée dans le traitement des infections pulmonaires aiguës telles que la COVID-19.
- Propriétés hormétiques : Ce médicament agit comme un agent hormétique, les faibles doses ayant des effets opposés aux fortes doses. À fortes doses (3-4 mg/kg), il traite la méthémoglobinémie en oxydant le fer de l’hémoglobine de l’état +2 à l’état +3, ce qui perturbe le transport de l’oxygène. À faibles doses, il est antioxydant ; à fortes doses, il est pro-oxydant, détruisant les bactéries et les cellules tumorales.
Le bleu de méthylène comme antioxydant et producteur d’énergie
- Mécanisme d’action : Agit comme un régulateur d’électrons dans la chaîne de transport d’électrons mitochondriale, en fournissant des électrons pour stimuler la phosphorylation oxydative et la production d’ATP. Neutralise l’oxygène en eau, réduisant ainsi le stress oxydatif tout en augmentant le métabolisme énergétique. Contourne les interférences avec l’oxygénation ou la respiration cellulaire (par exemple, dues au cyanure) pour maintenir la fonction mitochondriale.
- L’avis d’expert : Francisco Gonzalez-Lima, docteur en philosophie, souligne son rôle dans le transport d’électrons, où elle maintient la consommation d’oxygène et la production d’énergie sans provoquer de dommages oxydatifs. Elle améliore la formation d’ATP et réduit le stress oxydatif mitochondrial, ce qui peut être bénéfique pour la santé cellulaire et membranaire.
Améliore la respiration mitochondriale
Le bleu de méthylène peut également s’avérer utile en cas d’altération du flux sanguin empêchant l’apport d’hémoglobine oxygénée aux tissus. Dans ce cas, il contribue à compenser la réduction du flux sanguin en optimisant l’efficacité de la respiration mitochondriale.
D’après une étude portant sur deux cas cliniques et publiée dans la revue Medicine, la méthémoglobinémie peut être traitée par le bleu de méthylène. La méthémoglobinémie est une affection potentiellement mortelle dans laquelle l’hémoglobine perd sa capacité à transporter l’oxygène vers les tissus de l’organisme.
Une bonne circulation sanguine est essentielle au bon fonctionnement du cerveau, et de nombreuses personnes âgées souffrent d’hypoperfusion chronique, contribuant à la neurodégénérescence et aux troubles de la mémoire. Selon Gonzalez-Lima, le bleu de méthylène permet de prévenir ces problèmes.
En résumé, la chaîne de transport d’électrons des mitochondries comprend cinq complexes dont la fonction principale est de conduire les électrons issus de l’alimentation, principalement des glucides et des lipides, sous forme d’acétyl-CoA. Il arrive que cette chaîne soit bloquée ou dysfonctionnelle ; le bleu de méthylène est alors capable de lever ces blocages.
En parfaite santé, de faibles doses de bleu de méthylène augmentent la consommation d’oxygène, la respiration mitochondriale et la production d’ATP au-delà des valeurs de base, optimisant ainsi l’ensemble du système. Il agit donc comme un stimulant métabolique et non comme un simple antidote aux toxines métaboliques et autres processus inhibiteurs.
Le complexe le plus important, la cytochrome c oxydase, qui catalyse la réaction de transformation de l’oxygène en eau, est bloqué par le cyanure. Or, le bleu de méthylène peut insérer des électrons là où le blocage se produit.
De plus, chez une personne en parfaite santé, de faibles doses de bleu de méthylène augmentent la consommation d’oxygène, la respiration mitochondriale et la production d’ATP au-delà des valeurs de base, optimisant ainsi l’ensemble du système. Il agit donc comme un stimulant métabolique et non comme un simple antidote aux toxines métaboliques et autres processus inhibiteurs.
L’action du bleu de méthylène sur la respiration mitochondriale est également couplée à une régulation biochimique positive de la consommation d’oxygène en général, ainsi qu’à des processus hémodynamiques qui augmentent l’apport sanguin local aux tissus.
Et, comme l’explique Gonzalez-Lima dans l’interview, cette régulation positive persiste même après l’élimination du bleu de méthylène de l’organisme (principalement par l’urine, sous forme inchangée, car le corps le métabolise très peu), et, à terme, elle peut même augmenter le nombre de mitochondries. Au niveau cérébral, cela améliorera les fonctions cognitives, car le cerveau est l’organe le plus énergivore du corps.
Le bleu de méthylène active également la voie Nrf2. Nrf2 est un facteur de transcription qui, une fois activé, pénètre dans le noyau cellulaire et se lie aux éléments de réponse antioxydante (ARE) de l’ADN. Il induit alors la transcription d’autres enzymes cytoprotectrices telles que le glutathion, la superoxyde dismutase, la catalase, la glutathion peroxydase, les enzymes de phase II, l’hème-1 oxygénase et bien d’autres.
Le bleu de méthylène pour la santé du cerveau
L’un des avantages les plus révolutionnaires du bleu de méthylène réside peut-être dans la prévention et le traitement de la démence , des maladies neurodégénératives telles que la maladie d’Alzheimer et la maladie de Parkinson, et des lésions neuronales causées par un accident vasculaire cérébral et un traumatisme crânien.
Une étude publiée en mars 2024 dans la revue Reviews in the Neurosciences explore l’utilisation du bleu de méthylène comme agent thérapeutique pour les traumatismes crâniens, caractérisés par des lésions du tissu cérébral dues à une force extérieure. Ces lésions entraînent une cascade de processus neurodégénératifs qui persistent longtemps après le traumatisme initial.
Ceci est particulièrement important car les vaccins contre la COVID-19 ont considérablement augmenté le nombre d’AVC. Comme l’explique Gonzalez-Lima :
« Dans tout processus où l’augmentation de la production d’énergie à base d’oxygène joue un rôle majeur, le bleu de méthylène a un rôle à jouer. L’une de nos premières études, très impressionnante, portait sur un modèle oculaire. Nous avons choisi l’œil car la rétine animale est facilement accessible, ce qui permet des injections directes. La roténone (un pesticide à large spectre et inhibiteur du complexe I) inhibe la respiration mitochondriale, entraînant une atrophie et une dégénérescence rétinienne importantes. L’administration de bleu de méthylène permet de prévenir ce processus car la respiration mitochondriale peut se poursuivre, préservant ainsi les tissus.
Ce modèle, appelé neuropathie optique due à des anomalies mitochondriales, est la forme de cécité la plus courante chez les jeunes. Nous avons donc réalisé cette étude pour vérifier in vivo l’effet neuroprotecteur du bleu de méthylène. Nous l’avons ensuite reproduit sur d’autres organes, comme le cerveau, et avons observé un phénomène similaire. Le
bleu de méthylène peut avoir un effet protecteur contre les accidents vasculaires cérébraux ischémiques et hémorragiques. » Nous avons également publié une étude sur l’hypoxie. Autrement dit, nous avons réduit l’apport d’oxygène aux animaux et, grâce à l’IRMf, nous avons pu observer, de manière non invasive, une augmentation du métabolisme cérébral lié à la consommation d’oxygène en présence de bleu de méthylène dans des conditions hypoxiques.
Concernant la démence, lorsque la protéine tau est détectée dans les neurones, ces derniers sont déjà métaboliquement, en quelque sorte, morts ; il est donc trop tard. Agir sur ce stade ne permet pas de restaurer le métabolisme ni la santé des neurones.
Par conséquent, ces neurones ne sont pas sauvés de manière fonctionnellement significative. De manière générale, les biomarqueurs ne constituent pas de bonnes cibles thérapeutiques, car leur lien de causalité avec la maladie est incertain.
Dans le milieu du biohacking, le bleu de méthylène à faible dose est utilisé comme nootrope, c’est-à-dire un composé qui contribue à améliorer les fonctions cognitives. Cependant, bien que certains préconisent une application sublinguale ou buccale (sous la langue ou à l’intérieur de la joue), la meilleure façon de l’ingérer est de l’avaler, car l’acidité de l’estomac favorise sa biodisponibilité.
À lire aussi : Les meilleurs compléments alimentaires naturels contre la démence
Cependant, un essai de phase II d’une durée de 6 mois et deux essais de phase III d’une durée de 15 mois ont testé des formulations de bleu de méthylène dans la maladie d’Alzheimer, qui n’ont pas permis de confirmer son efficacité ( Expert Opinion on Pharmacotherapy 2020 ).
Les doses utilisées lors des essais variaient de 69 à 250 milligrammes par jour. Les placebos contenaient 8 milligrammes par jour afin de colorer l’urine des sujets de la même manière.
Une étude observationnelle, intégrée aux deux essais de phase III, a comparé les scores de déclin cognitif à la semaine 65 à la concentration plasmatique maximale de bleu de méthylène et de ses métabolites chez les participants ayant reçu 8 mg de bleu de méthylène (groupe placebo), 3,5 heures après la première prise. Cette étude a montré une amélioration des scores de déclin cognitif dans la plage de 0,3 à 0,5 ng/mL, suivie d’une stabilisation.
Une étude de 2015 a révélé que le bleu de méthylène à faible dose – un colorant centenaire – et la lumière proche infrarouge peuvent protéger les neurones de la dégénérescence en stimulant la production d’énergie cellulaire. Ces deux traitements partagent un mécanisme commun : ils stimulent la respiration mitochondriale , processus essentiel à la survie des neurones. Contrairement aux médicaments à forte dose, souvent sources d’effets secondaires, ces interventions suivent un principe d’hormèse : les faibles doses sont bénéfiques, tandis que les fortes doses peuvent être nocives.
Les antioxydants spécifiques aux mitochondries améliorent le vieillissement des cellules cutanées
Il est bien connu que les antioxydants sont de puissants agents protecteurs qui contribuent à ralentir le vieillissement cutané.
Selon une étude de l’Université du Maryland, publiée dans la revue scientifique à comité de lecture Scientific Reports (Nature 2017), le bleu de méthylène s’est avéré plus efficace et plus sûr que les antioxydants spécifiques aux mitochondries pour réduire les dysfonctionnements mitochondriaux et favoriser la régénération cellulaire.
Les chercheurs ont testé le bleu de méthylène sur des cellules cutanées provenant de donneurs sains d’âge moyen et de personnes atteintes de progéria, une maladie génétique rare qui provoque un vieillissement accéléré chez l’enfant. Le bleu de méthylène a surpassé trois autres antioxydants et a amélioré les symptômes liés à l’âge dans les cellules des patients atteints de progéria et des donneurs sains.
Au cours des quatre semaines de traitement expérimental, les cellules cutanées ont présenté une diminution des dommages cellulaires dus au stress oxydatif, une réduction du taux de mort cellulaire et une augmentation de la division cellulaire. D’après les chercheurs, le bleu de méthylène a stimulé la santé mitochondriale et s’est attaqué à la cause profonde du vieillissement cutané.
« Nos travaux suggèrent que le bleu de méthylène pourrait être un puissant antioxydant utilisable dans les produits de soin de la peau », a déclaré Kan Cao, auteur principal de l’étude et professeur associé de biologie cellulaire et de génétique moléculaire à l’Université du Maryland, dans un communiqué de presse. « Les effets observés ne sont pas temporaires. Le bleu de méthylène semble induire des changements fondamentaux et durables au niveau des cellules cutanées. »
Peu après la publication de l’étude, Mme Cao a lancé une gamme de soins de la peau inspirée de ces recherches. « Le vieillissement humain est étroitement lié au fonctionnement des mitochondries et à la reproduction cellulaire », a-t-elle déclaré dans un autre communiqué de presse. « En effet, les mutations mitochondriales sont associées à de nombreuses maladies liées à l’âge. »
Effets secondaires du bleu de méthylène
Bien que le bleu de méthylène présente un profil de sécurité impressionnant lorsqu’il est utilisé correctement, il convient de prendre en compte certains points importants :
- Coloration bleue — Le bleu de méthylène colore temporairement l’urine et parfois la langue en bleu. Ce phénomène est sans danger, mais peut surprendre s’il est inattendu. Il se produit généralement lorsque la dose dépasse 30 à 50 mg, soit environ dix fois la dose que je recommande pour la plupart des gens.
- Interférence avec les oxymètres de pouls — De fortes doses de bleu de méthylène peuvent affecter les mesures des oxymètres de pouls.
- Risque de syndrome sérotoninergique — Je recommande la plus grande prudence à quiconque de prendre un ISRS. Je ne crois pas qu’ils soient bénéfiques et vous encourage à lire mon dernier article sur les ISRS . La prise de bleu de méthylène ne fait qu’aggraver ce risque, car elle augmente encore davantage les niveaux de sérotonine. Ce risque est généralement présent uniquement aux fortes doses utilisées pour traiter des situations d’urgence vitale et est très rare, voire inexistant, aux doses plus faibles que je recommande (3 à 5 mg). Il survient principalement chez les personnes sous ISRS qui prennent des doses de bleu de méthylène supérieures à 100 mg.
- Problèmes rénaux — Les personnes souffrant d’insuffisance rénale sévère doivent faire preuve de prudence et collaborer étroitement avec un professionnel de la santé.
- Déficit en G6PD — Le bleu de méthylène est contre-indiqué chez les patients atteints de cette maladie génétique.
Les effets secondaires les plus fréquents liés au bleu de méthylène sont des troubles gastro-intestinaux, notamment des nausées et des diarrhées, généralement légers et passagers. Cependant, des réactions allergiques, allant d’éruptions cutanées à un choc anaphylactique potentiellement mortel, sont également possibles.
Des effets neurologiques tels que des maux de tête et de la confusion peuvent survenir, et de fortes doses peuvent déclencher un syndrome sérotoninergique, notamment chez les patients prenant des médicaments sérotoninergiques . Chez les personnes atteintes d’un déficit en glucose-6-phosphate déshydrogénase (G6PD), le bleu de méthylène peut provoquer une anémie hémolytique ; il est donc essentiel de rechercher cette anomalie génétique avant toute administration.
Les effets cardiovasculaires, bien que moins fréquents, peuvent inclure une augmentation de la pression artérielle et des palpitations. Il est important de noter que le bleu de méthylène peut interagir avec divers médicaments, notamment les antidépresseurs et les antipaludéens, en modifiant leur efficacité ou en provoquant des effets indésirables.
Une étude de Ray Horvath, intitulée « Le bleu de méthylène et le DMSO sont-ils bons pour la santé ? », présente une perspective sceptique et fondée sur des preuves qui remet en question les allégations de guérison miraculeuse exagérées concernant le DMSO et le bleu de méthylène, tout en reconnaissant leurs utilisations expérimentales et leurs risques potentiels, et en insistant sur la prudence et l’évaluation critique plutôt que sur une acceptation enthousiaste.
Effets indésirables du bleu de méthylène – Essais cliniques
Lors du premier essai de phase III , un effet dose-dépendant a été observé sur les abandons : 24 % dans le groupe placebo (8 mg), 31,3 % dans le groupe 150 mg et 38,3 % dans le groupe 250 mg. Les troubles gastro-intestinaux et urinaires étaient les effets indésirables les plus fréquents.
Dans le deuxième essai de phase III , cinq fois plus de personnes ont abandonné le groupe de traitement de 200 mg que dans le groupe « placebo » de 8 mg. Là encore, les effets secondaires accrus les plus fréquents étaient d’ordre gastro-intestinal et urinaire.
L’ essai de phase II précédent a enregistré quatre fois plus d’abandons chez les sujets du groupe traitement (31,4 %) que chez ceux du groupe placebo (7,6 %) sur une période de 24 semaines. Conformément aux essais de phase III, les effets indésirables gastro-intestinaux, principalement des diarrhées, et urinaires, principalement une modification du débit urinaire, en ont été les principaux facteurs.
Cependant, les essais de phase III n’ont révélé aucune différence concernant les blessures liées aux chutes, contrairement à l’essai de phase II qui a mis en évidence une forte augmentation. Seuls 1,1 % des participants du groupe placebo (8 mg) ont déclaré avoir subi une blessure suite à une chute, contre 8,5 % dans le groupe 60 mg, 5 % dans le groupe 120 mg et 5,6 % dans le groupe 200 mg. Au total, 6,1 % des participants du groupe traité ont présenté des blessures liées aux chutes, soit 5,6 fois plus que dans le groupe placebo (8 mg).
Le problème de ces essais est qu’ils ont tenté de traiter une maladie courante — la maladie d’Alzheimer — au lieu de rechercher spécifiquement des personnes atteintes de troubles de la chaîne respiratoire qui pourraient être traitées avec du bleu de méthylène.
Contre-indications
Bien que le bleu de méthylène soit sans danger, il existe certaines contre-indications. L’une d’elles est le déficit en G6PD*, qui constitue également une contre-indication aux traitements à forte dose d’acide ascorbique, lesquels peuvent être mortels.
*Remarque : Toujours vérifier le taux de G6PD en premier lieu afin d’éviter une hémolyse. Un déficit en G6PD survient lorsque l’organisme est dépourvu ou ne produit pas suffisamment d’une enzyme appelée G6PD (glucose-6-phosphate déshydrogénase).
Le bleu de méthylène est également un inhibiteur léger de la monoamine oxydase (IMAO). Par conséquent, la prise de fortes doses en association avec un antidépresseur inhibiteur sélectif de la recapture de la sérotonine (ISRS) pourrait potentiellement entraîner un syndrome sérotoninergique, ce qui est indésirable. Ce risque demeure cependant très faible.
Les autres contre-indications incluent la toxicité de l’hydroxylamine et l’insuffisance rénale.
Gonzalez-Lima explique :
« Concernant la mise en garde relative aux ISRS, le problème ne réside pas dans le bleu de méthylène, mais dans la quantité d’ISRS utilisée. Le problème concernait une application spécifique du bleu de méthylène, utilisé comme colorant lors de la chirurgie parathyroïdienne… »
À ma connaissance, il n’y a jamais eu plus de cinq cas où des patients anesthésiés, sous ISRS (inhibiteurs sélectifs de la recapture de la sérotonine) dans leur organisme, ont subi des rinçages répétés au bleu de méthylène au niveau du cou, à des doses supérieures à celles évoquées.
La FDA américaine a réagi en émettant un avertissement. Cependant, des chirurgiens et des pharmacologues de la Mayo Clinic ont examiné la question et publié une réfutation indiquant qu’il n’existe aucune preuve d’interaction entre le bleu de méthylène administré par voie orale et les doses thérapeutiques de composés sérotoninergiques, notamment les ISRS, et que ce phénomène s’est produit dans ces conditions chirurgicales spécifiques.
Le Canada limite son avertissement à cette application particulière, tandis que la FDA américaine l’a étendu à tout médicament sérotoninergique. Je pense qu’il n’existe absolument aucune preuve d’interactions entre le bleu de méthylène administré par voie orale et les ISRS à ces faibles doses.
Quant à son action inhibitrice sur la MAO, elle n’est effective qu’à fortes concentrations et à doses élevées, et non à faibles doses. Ainsi, les effets antidépresseurs du bleu de méthylène — très limités et uniquement lors de traitements répétés et cumulatifs — sont dus à son action inhibitrice sur la MAO. De plus, son effet stimulant sur le métabolisme atténue certains symptômes de la dépression, comme la fatigue. Il est donc efficace pour réduire les symptômes dépressifs. Malheureusement, cette mise en garde risque de dissuader certains médecins de l’utiliser en association avec des ISRS.
Suggestions de dosage
Comme mentionné précédemment, le bleu de méthylène est un hormétique ; par conséquent, les faibles doses ont un effet inverse aux fortes doses. Bien que toutes les interactions dose-effet possibles n’aient pas été testées, à titre indicatif, les bénéfices évoqués par Gonzalez-Lima dans cette interview sont basés sur des doses comprises entre 0,5 mg/kg et 4 mg/kg de poids corporel. Il admet que des doses plus faibles pourraient être efficaces, mais il ne les a pas testées.
Pour un traitement aigu, la dose maximale recommandée se situe entre 3 et 4 mg/kg, ce qui correspond généralement à la posologie administrée par voie intraveineuse comme antidote en cas de méthémoglobinémie. Pour un traitement non aigu, de plus longue durée, une dose de 0,5 à 1 mg/kg par jour est plus efficace. Sa demi-vie étant de 12 à 13 heures, une administration quotidienne unique est appropriée. L’auteur donne l’exemple suivant de l’utilisation du bleu de méthylène dans le traitement des peurs et des phobies :
L’un des processus par lesquels la formation de souvenirs peut être utilisée à des fins thérapeutiques consiste à créer un souvenir pour éteindre la peur. Chez les personnes souffrant de phobie, on peut les exposer à la situation spécifique qui déclenche un processus d’extinction, au cours duquel la réponse est éteinte.
Dans ce cas, on administre du bleu de méthylène une seule fois après cet apprentissage d’extinction afin de faciliter la consolidation de la mémoire. Ce qui suit l’apprentissage est le processus de consolidation, qui requiert de l’énergie.
En facilitant la disponibilité énergétique pendant la phase de consolidation, qui dure plusieurs heures, la prochaine exposition à des stimuli anxiogènes sera mieux consolidée.
Nous avons également appliqué cette méthode au trouble de stress post-traumatique (TSPT), en utilisant la thérapie d’exposition prolongée. Dans ce cas, on peut administrer du bleu de méthylène après différentes séances, lorsque l’apprentissage d’extinction est efficace.
Autrement dit, lorsque les patients apprennent, par l’exposition, à réduire leur niveau de peur, on renforce cet apprentissage thérapeutique en leur administrant du bleu de méthylène juste après la séance. la séance.
Pour la santé cérébrale, les effets nootropiques et la prévention ou le traitement de la démence, la dose recommandée et utilisée par Gonzalez-Lima est de 0,5 mg à 1 mg par kg par jour (ou au besoin).
Le bleu de méthylène à faible dose est particulièrement efficace chez les personnes souffrant de stress réducteur. Cependant, l’hydrogène moléculaire constitue une alternative plus facile à trouver et plus sûre.
Pour en savoir plus : Pourquoi l’hydrogène moléculaire est un antioxydant supérieur .
Comment choisir un produit de haute qualité
Enfin, et surtout, le choix du produit adéquat est primordial, tout comme le respect du dosage. Il existe trois types principaux de bleu de méthylène : industriel, chimique et pharmaceutique.
Seule la version pharmaceutique est destinée à un usage médical. N’ingérez jamais le bleu de méthylène vendu en animalerie et destiné aux aquariums. Le bleu de méthylène de qualité industrielle contient de nombreuses impuretés et sa concentration est généralement de seulement 10 % à 25 %. Le bleu de méthylène
de qualité chimique ou de laboratoire, utilisé pour la coloration en laboratoire, est beaucoup plus pur, mais il reste impropre à un usage médical car il contient généralement des métaux lourds comme le plomb, le cadmium et l’arsenic. À terme, ces impuretés peuvent s’accumuler dans l’organisme et entraîner une intoxication. Le
bleu de méthylène de qualité pharmaceutique est pur à plus de 99 %. C’est celui utilisé par voie intraveineuse comme antidote ou par voie orale. Ces produits portent la mention USP (Pharmacopée des États-Unis).
Selon Gonzalez-Lima, la norme USP est supérieure en termes de pureté à la norme pharmaceutique européenne, dont les exigences sont moins strictes. La prise de bleu de méthylène avec de l’acide ascorbique (vitamine C) facilite son absorption. Vous ne trouverez pas de bleu de méthylène en pharmacie classique, mais de nombreuses pharmacies de préparation magistrale peuvent se procurer du bleu de méthylène de qualité pharmaceutique.
« L’acide ascorbique permet de faciliter le recyclage du bleu de méthylène en favorisant sa réduction », explique-t-il. Compte tenu de l’importance de la santé mitochondriale, le bleu de méthylène semble être un moyen simple et remarquablement efficace d’améliorer la santé globale et les fonctions cognitives.
Comment utiliser le bleu de méthylène
La plupart des experts recommandent des doses relativement élevées pour les traitements de longue durée, notamment la prévention et le traitement de la démence, les soins post-AVC, l’amélioration des fonctions cognitives et l’optimisation de la santé globale.
Les doses conseillées sont de 0,5 à 1 mg par kilogramme de poids corporel. Je considère ces doses comme largement excessives et inutiles. Il est important de comprendre que des doses supérieures à 3 ou 5 mg ne sont généralement jamais nécessaires, sauf en cas de traitement pour une affection potentiellement mortelle comme une intoxication au monoxyde de carbone ou au cyanure, ou une infection urinaire résistante.
Le choix du produit est également crucial, et il en existe généralement trois types : de qualité industrielle, de qualité chimique (ou de laboratoire) et de qualité pharmaceutique. Seul le bleu de méthylène de qualité pharmaceutique est recommandé. Les autres types de bleu de méthylène, comme celui vendu en animalerie, sont destinés au nettoyage des aquariums. Le bleu de méthylène de qualité industrielle contient des impuretés et ne doit jamais être utilisé à des fins biologiques.
Plusieurs points importants sont à prendre en compte lors de l’utilisation du bleu de méthylène. Premièrement, bien qu’il soit facile et peu coûteux d’acheter du bleu de méthylène en ligne, il s’agit rarement d’un produit de qualité pharmaceutique, et je déconseille fortement son utilisation en raison du risque de contamination aux métaux lourds.
Deuxièmement, c’est un médicament sur ordonnance qui ne peut être utilisé qu’avec une prescription médicale. Si vous envisagez ce traitement, je vous encourage à consulter votre médecin afin de déterminer s’il est adapté à vos besoins.
Troisièmement, il est préférable de faire préparer votre ordonnance par une pharmacie spécialisée. La seule forme de bleu de méthylène disponible en pharmacie classique est destinée à une administration intraveineuse ; un flacon de 10 ml contient 100 mg et coûte plus de 200 $.
La dose de bleu de méthylène recommandée par le Dr Joseph Mercola est de 3 à 5 mg une fois par jour (quel que soit votre poids). Sa demi-vie étant de 12 à 13 heures, une prise quotidienne est suffisante et permettra d’augmenter progressivement votre taux de méthylène. Il est également conseillé de faire une pause d’un jour par semaine en cas de traitement prolongé.
Comment trouver une pharmacie de préparation magistrale aux États-Unis ?
Vous ne trouverez pas de bleu de méthylène dans votre pharmacie habituelle, mais de nombreuses pharmacies de préparation magistrale peuvent se procurer du bleu de méthylène de qualité pharmaceutique. Il existe plusieurs façons de trouver une pharmacie de préparation magistrale près de chez vous.
Tout d’abord, demandez à votre professionnel de santé s’il a des recommandations. Il pourra peut-être vous orienter vers une pharmacie avec laquelle il a déjà collaboré ou qu’il apprécie. Il pourra également vous recommander une pharmacie de préparation magistrale spécialisée dans un domaine particulier.
Une autre solution consiste à utiliser le site web de l’Alliance pour la préparation magistrale en pharmacie . Indiquez votre ville et votre état, et leur annuaire vous indiquera les pharmacies de préparation magistrale à proximité.
Vous pouvez également trouver une pharmacie de préparation magistrale en consultant le site web de l’association Professional Compounding Centers of America . Saisissez votre code postal ou votre ville et votre état pour en trouver une.
N’oubliez pas que votre pharmacien de quartier peut préparer vos médicaments sur mesure. En cas de doute, demandez-lui conseil.
Source : Bleu de méthylène : avantages, posologie et effets secondaires 2025
Chapitre 6 : La grande escroquerie autour de la maladie d’Alzheimer et les remèdes éprouvés qu’ils ont enterrés pour des milliards de dollars – Un médecin du Midwest
Des décennies de négligence dans la compréhension des causes réelles de la démence l’ont transformée en l’une des maladies les plus coûteuses qui soient.
On pense généralement que la maladie d’Alzheimer résulte de l’accumulation anormale de plaques amyloïdes dans le cerveau, qui détruisent progressivement le tissu cérébral. De ce fait, la quasi-totalité des recherches sur la maladie d’Alzheimer a été axée sur l’élimination de ces plaques, même après qu’il a été démontré que nombre de ces travaux reposaient sur des recherches frauduleuses. Ainsi, malgré des décennies de recherche et des milliards de dollars dépensés, ce modèle n’a absolument pas permis d’obtenir de résultats concluants.
Les médicaments contre la maladie d’Alzheimer, aussi coûteux que novateurs, ne ralentissent que légèrement la progression de la démence, et provoquent des hémorragies et des œdèmes cérébraux chez plus d’un quart des patients. À l’inverse, de nombreux traitements abordables ont été mis au point pour la maladie d’Alzheimer. Ils ciblent les causes profondes de la maladie et offrent des bénéfices significatifs à un coût bien moindre et sans aucune toxicité.
Un neurologue, par exemple, a suggéré que l’amyloïde exerce une fonction protectrice dans le cerveau et qu’elle pourrait traiter la maladie d’Alzheimer en identifiant le processus sous-jacent à la démence (souvent diagnostiquée par l’observation des symptômes). Étonnamment, malgré la validation de cette méthode par la recherche clinique, elle reste méconnue, tout comme l’existence de différents types de « maladie d’Alzheimer » nécessitant des traitements spécifiques.
De même, on peut avancer des arguments solides selon lesquels une circulation cérébrale altérée, ainsi qu’un drainage veineux et lymphatique altéré, jouent un rôle central dans la maladie d’Alzheimer.
Ce chapitre passera en revue les causes courantes de troubles cognitifs et de démence (par exemple, des cellules piégées dans un état de choc où elles ne fonctionnent plus), ainsi que les traitements oubliés des maladies neurodégénératives, dont certains, comme le DMSO, bénéficient de nombreuses preuves étayant leur utilisation.
L’un des aspects les moins reconnus de la médecine réside dans la multitude de cadres théoriques développés pour comprendre le fonctionnement du corps et les moyens de le guérir. À mon avis, cela s’explique par le fait que la médecine conventionnelle s’est imposée comme l’unique voie vers la compréhension du corps, reléguant toute autre approche au rang de simple gadget, pouvant tout au plus jouer un rôle complémentaire dans les soins de santé.
Cependant, si vous étudiez ces autres approches, vous constaterez que chaque système médical excelle dans certains types de problèmes de santé, tout en rencontrant des difficultés avec d’autres. Ainsi, dans de nombreux cas, savoir vers quel modèle médical se tourner peut s’avérer extrêmement bénéfique pour les patients.
L’approche moderne de la médecine est fortement orientée vers un modèle biochimique, où des médicaments personnalisés sont conçus pour stimuler ou inhiber des cibles moléculaires spécifiques (le plus souvent des enzymes, fréquemment des récepteurs cellulaires ou des canaux ioniques, et plus rarement d’autres éléments de l’organisme, tels que des gènes ou des messagers inflammatoires). Cette approche excelle généralement dans le traitement de problèmes spécifiques (notamment les urgences aiguës), mais peine souvent à gérer les affections chroniques. J’attribue ce phénomène à la fois à la difficulté pour les molécules cibles d’atteindre de larges zones de l’organisme et à la capacité des organismes vivants à s’adapter à une stimulation ou une inhibition excessive de récepteurs et d’enzymes spécifiques.
Malgré ses échecs fréquents, nous restons obstinément attachés à ce modèle médical. J’estime que cela tient au fait que les thérapies développées dans ce cadre sont très spécifiques à chaque maladie (permettant ainsi la création de nombreux produits brevetables distincts) et que, dans bien des cas (puisqu’elles ne peuvent modifier que temporairement une enzyme ou un récepteur), elles n’aboutissent pas à des guérisons durables, ce qui nécessite des achats continus et donc des ventes pharmaceutiques récurrentes.
Remarque : dans de nombreux cas, la désactivation d’enzymes ou de récepteurs essentiels engendre une multitude d’effets secondaires (surtout à long terme, le temps que l’organisme s’adapte à cet état anormal). Tout ceci explique pourquoi, malgré des dépenses toujours croissantes consacrées à la recherche sur la maladie d’Alzheimer (par exemple, les NIH ont dépensé 2,9 milliards de dollars en 2020 et 3,9 milliards en 2024 ), nous n’avons toujours pas réalisé de progrès significatifs. De plus, ces investissements colossaux dans la recherche sur la maladie d’Alzheimer s’expliquent par le coût exorbitant de la maladie (par exemple, estimé à 360 milliards de dollars l’an dernier aux États-Unis ). Malheureusement, ce chiffre ne représente qu’une infime partie du coût social (comme peuvent en témoigner les proches d’une personne atteinte de la maladie d’Alzheimer), ce qui rend d’autant plus remarquable l’absence de progrès dans la lutte contre cette maladie.
Le mastodonte amyloïde
En 1906, les plaques amyloïdes dans le cerveau ont été identifiées comme la cause de la maladie d’Alzheimer. Au fil des années, la majorité des recherches sur le traitement de cette maladie ont visé à éliminer ces plaques. Malheureusement, comme le mentionne un article de 2022 : (3)
Des centaines d’essais cliniques de thérapies ciblant les amyloïdes n’ont guère été concluants ; seul l’Aduhelm, aux résultats décevants, a obtenu l’approbation de la FDA. Pourtant, le peptide Aβ domine toujours la recherche et le développement de médicaments. Au cours de cet exercice budgétaire, les NIH ont consacré environ 1,6 milliard de dollars à des projets mentionnant les amyloïdes, soit près de la moitié de leur budget total alloué à la maladie d’Alzheimer.
Les scientifiques qui explorent d’autres causes potentielles de la maladie, comme un dysfonctionnement immunitaire ou l’inflammation, déplorent d’être marginalisés par le « facteur déterminant de la recherche sur les amyloïdes ». Forsayeth affirme que l’hypothèse amyloïde est devenue « l’équivalent scientifique du modèle ptolémaïque du système solaire », dans lequel le Soleil et les planètes tournent autour de la Terre.
Remarque : Souvent, lorsqu’un paradigme erroné ne parvient pas à expliquer la maladie qu’il prétend traiter, plutôt que d’admettre que le paradigme est erroné, ses partisans qualifient chaque preuve contradictoire de paradoxe (par exemple, le « paradoxe » français réfute l’idée que le cholestérol cause les maladies cardiaques4) et creusent de plus en plus profondément jusqu’à ce qu’ils puissent trouver quelque chose pour continuer à étayer leur idéologie (par exemple, les statines, qui réduisent le cholestérol, n’apportent presque aucun bénéfice pour les maladies cardiaques tout en ayant des effets secondaires importants , mais continuent d’être prescrites aux patients).
L’échec constant du modèle amyloïde à guérir la maladie d’Alzheimer a progressivement suscité un scepticisme croissant à son égard, incitant de plus en plus de scientifiques à étudier des modèles alternatifs de la maladie. Rapidement, ils ont découvert que d’autres facteurs jouaient un rôle bien plus important dans son apparition (par exemple, l’inflammation chronique), et dès 2006, cette perspective semblait sur le point de transformer l’orientation de la recherche sur la maladie d’Alzheimer.
En réponse, les partisans de la théorie amyloïde se sont attachés à défendre leur hypothèse erronée, affirmant qu’elle n’était pas due à des agrégats amyloïdes, mais plutôt à des fragments toxiques (oligomères). Un article paru dans Nature en 2006 a identifié un oligomère toxique jusqu’alors inconnu, Aβ*56, et a démontré qu’il provoquait la démence chez le rat.⁵
Cet article a consolidé les hypothèses du peptide bêta-amyloïde et des oligomères toxiques (en apportant la preuve tant attendue par de nombreux partisans de cette théorie) et est rapidement devenu l’un des ouvrages les plus cités dans le domaine de la recherche sur la maladie d’Alzheimer. Ses auteurs ont acquis une renommée internationale, publié d’autres articles validant leur hypothèse initiale, et des milliards de dollars supplémentaires ont été investis par les NIH et l’industrie pharmaceutique dans la recherche sur les hypothèses du peptide bêta-amyloïde et des oligomères toxiques.
Il convient de noter que certains étaient sceptiques quant à leurs conclusions et n’ont pas non plus été en mesure de reproduire ces données, mais qu’ils ont rarement eu voix au chapitre dans le débat :
Les preuves fragmentaires suggérant un rôle de l’Aβ*56 dans la maladie d’Alzheimer ont longtemps suscité des interrogations.⁶ Wilcock a toujours douté des études prétendant utiliser de l’Aβ*56 « purifiée ». Ces oligomères sont notoirement instables et se transforment spontanément en d’autres types d’oligomères. Plusieurs types peuvent être présents dans un échantillon, même après purification, ce qui rend difficile d’affirmer que les effets cognitifs observés sont uniquement dus à l’Aβ*56, souligne-t-elle – à supposer qu’elle existe.
En réalité, Wilcock et d’autres chercheurs indiquent que plusieurs laboratoires ont tenté, sans succès, de détecter l’Aβ*56, même si peu ont publié leurs résultats. Les revues scientifiques sont souvent peu intéressées par les résultats négatifs, et les chercheurs peuvent hésiter à contredire un chercheur renommé.
Le scandale de l’amyloïde
Fin 2021, un médecin neuroscientifique a été engagé par des investisseurs pour évaluer un médicament expérimental contre la maladie d’Alzheimer et a découvert des signes indiquant que ses données étaient constituées de Western Blots falsifiés (et donc d’évaluations erronées des oligomères présents dans le cerveau des sujets de recherche).7 En explorant davantage le sujet, il a découvert que d’autres articles de la littérature sur la maladie d’Alzheimer avaient été signalés pour contenir des Western Blots falsifiés.
Remarque : Les western blots, utilisés pour détecter les protéines, constituent l’une des rares formes de fraude scientifique facilement repérables (par exemple, nous avons découvert que Pfizer avait soumis de faux western blots aux autorités réglementaires pour « prouver » l’efficacité de son vaccin ). Malheureusement, des fraudes bien plus nombreuses et indétectables persistent dans la littérature scientifique (par exemple, des chercheurs indépendants, comparant des dossiers réglementaires, ont découvert que Pfizer avait également soumis des données falsifiées concernant la distribution du vaccin contre la COVID-19 dans l’organisme⁸).
Très vite, le neuroscientifique remarqua que trois de ces articles suspects avaient été publiés par le même auteur et décida d’enquêter sur ses autres publications. Cela le mena à la publication fondamentale de 2006 sur la maladie d’Alzheimer, qui présentait des signes évidents de fraude.<sup>9</sup>
L’enquête a ensuite révélé 20 articles falsifiés écrits par l’auteur, dont 10 concernaient Aβ*56 (ainsi qu’un co-chercheur attestant d’une faute scientifique antérieure de l’auteur).
L’industrie amyloïde
L’un des aspects les plus frappants de cette fraude monumentale est le peu de mesures prises à son sujet. Par exemple, le NIH a été informé en janvier 2022, et pourtant, en mai 2022, non seulement aucune mesure n’a été prise, mais le NIH a accordé au chercheur suspect une subvention de recherche très convoitée de 764 792 $ (signée par un autre des auteurs de l’article de 2006¹⁰).
En juillet 2022, la revue Science publia un article révélant l’incident et la fraude manifeste qui avait eu lieu.<sup>11</sup> Malgré cela, le chercheur fut autorisé à conserver son poste de professeur titulaire de médecine.<sup>12</sup> Ce n’est qu’en juin 2024 que l’article de 2006 fut rétracté à la demande des auteurs<sup>13</sup>, qui nièrent tous toute responsabilité et insistèrent sur le fait que les images falsifiées n’avaient pas influencé les conclusions de l’article.
Finalement, le 29 janvier 2025, lors de son audition de confirmation, RFK a cité l’article comme un exemple de fraude institutionnelle et de gaspillage de fonds publics au sein des NIH, et quelques jours plus tard, le chercheur suspect a annoncé sa démission de son poste de professeur de médecine (tout en continuant de clamer son innocence).14
Ce comportement étrange (par exemple, le corps médical continue d’insister sur le fait que la fraude avérée n’a pas réfuté l’hypothèse amyloïde) résulte probablement des sommes considérables en jeu : outre les fonds alloués à la recherche, environ 7 millions d’adultes sont atteints de la maladie d’Alzheimer, ce qui représente des centaines de milliards de dollars de ventes potentielles (financées par Medicare) chaque année.15
Les médicaments anti-amyloïdes qui ont échoué
Récemment, un anticorps monoclonal ciblant les cellules immunitaires sur la protéine amyloïde a démontré une efficacité limitée dans le traitement de la maladie d’Alzheimer, une avancée saluée comme révolutionnaire par la communauté médicale, l’industrie pharmaceutique et les autorités de réglementation des médicaments. Le premier médicament ainsi obtenu a bénéficié d’une procédure d’autorisation accélérée (annoncée avec fierté par la FDA).¹⁶ Le second a ensuite reçu une autorisation discrète (en raison de l’immense controverse entourant le premier),¹⁷ et le troisième a été partiellement approuvé un an et demi plus tard.¹⁸
Chaque année, JP Morgan (Chase Bank) organise une conférence privée pour les investisseurs pharmaceutiques, qui donne le ton à l’ensemble du secteur. En 2023, cette conférence (détaillée ici ) était axée sur l’incroyable rentabilité des nouveaux médicaments contre la maladie d’Alzheimer et des analogues du GLP-1 comme l’Ozempic (dont la FDA a également fait l’objet d’une promotion intensive). Plus étonnant encore, le commissaire de la FDA ( largement considéré comme corrompu ) était l’un des principaux orateurs et, quelques jours avant la conférence, avait promulgué une seconde autorisation de mise sur le marché en catimini.
Cependant, malgré le tableau idyllique dressé autour de ces médicaments (qui ciblaient chacun différents aspects des amyloïdes), ils étaient très controversés car :
• Le comité consultatif indépendant de la FDA, dans une démarche très inhabituelle, a voté à l’unanimité (10 voix pour, 0 contre et 1 abstention) contre l’approbation d’Aduhelm, le premier médicament contre l’amyloïde (ciblant les plaques amyloïdes). Malgré cela, la FDA l’a approuvé. Dans une décision tout à fait inédite, trois des conseillers ont alors démissionné, qualifiant cette décision de « probablement la pire décision d’approbation de médicament de l’histoire récente des États-Unis »<sup>19</sup>.
• Ce médicament coûtait 56 000 dollars par an, un prix suffisant pour mettre Medicare en faillite (ce qui a fait l’objet d’une enquête du Congrès).20
•Un gonflement ou une hémorragie cérébrale a été constaté chez 41 % des patients inclus dans ses études.21 De plus, les maux de tête (y compris les migraines et les névralgies occipitales), les chutes, la diarrhée, la confusion et le délire étaient également considérablement plus fréquents que dans le groupe placebo.
•Aucune amélioration de la maladie d’Alzheimer n’a été constatée ; une analyse a même révélé un ralentissement de la progression de la maladie de 20 % (bien que cela puisse être un artefact de protocole plutôt qu’un effet réel).
Le deuxième anticorps monoclonal (qui ciblait les précurseurs amyloïdes) avait un profil risque-bénéfice légèrement meilleur22 (seulement 21 % ont subi des saignements et des gonflements cérébraux en raison d’un ciblage réduit des plaques amyloïdes stables), et une réduction de 26,4 % de la progression de la maladie d’Alzheimer a été détectée dans l’essai (ce qui, pour mettre en contexte, se traduit par une réduction de 0,45 sur une échelle où une réduction d’au moins 1 à 2 points est nécessaire pour créer un impact significatif pour un patient).
Le troisième anticorps monoclonal (qui ciblait les plaques amyloïdes considérées comme plus pathologiques)23 a également été contesté car il a provoqué chez 36,8 % des receveurs des saignements ou un gonflement cérébral, comme les autres médicaments contre l’amyloïde, a fréquemment provoqué des maux de tête et des réactions à la perfusion (par exemple, nausées, vomissements, changements de pression artérielle, réactions d’hypersensibilité ou anaphylaxie) et il y avait des raisons de soupçonner que l’essai avait largement surestimé ses avantages minimes.
Étonnamment, malgré les protestations généralisées contre le troisième médicament, le nouveau comité consultatif de la FDA a voté à l’unanimité en sa faveur, même s’il avait un mécanisme d’action, une efficacité et une toxicité très similaires à ceux du médicament contre l’amyloïde précédemment rejeté à l’unanimité.
Il n’est donc pas surprenant que, lors d’une enquête indépendante menée par le British Medical Journal, il ait été constaté que, dans les bases de données publiques, 9 des 9 membres (évaluables) du comité consultatif présentaient d’importants conflits d’intérêts financiers.24
Heureusement, malgré la promotion agressive des médicaments contre l’amyloïde et les efforts de l’industrie pour développer le secteur, le marché a fini par reconnaître leur inefficacité. Le prix du premier médicament a été divisé par deux (avant d’être retiré du marché faute de demande, générant un chiffre d’affaires total d’environ 5 millions de dollars)<sup>25</sup>, tandis que les deux autres ont connu des ventes très modestes (par exemple, 290 millions pour le plus populaire<sup>26</sup>).
Ce que les médicaments contre les amyloïdes nous apprennent
De cela, quatre points ressortent :
Ces médicaments endommagent systématiquement le tissu cérébral, ce qui indique que leur mécanisme d’action était intrinsèquement dangereux (par exemple, ils provoquent un œdème cérébral en incitant les cellules immunitaires, qui attaquent l’amyloïde, à s’attaquer également au tissu cérébral, ou ils provoquent des hémorragies cérébrales en détachant les plaques amyloïdes qui recouvrent les parois des vaisseaux et stabilisent le tissu cérébral). Étonnamment, malgré la reconnaissance de ce problème, l’utilisation de cette classe de médicaments n’a pas été freinée.
L’élimination des dépôts amyloïdes n’apporte que des bénéfices minimes et peut même s’avérer contre-productive. En effet, l’un des rares protocoles ayant démontré son efficacité dans le traitement de la maladie d’Alzheimer considère au contraire les dépôts amyloïdes comme un mécanisme de protection utilisé par le cerveau pour prévenir d’autres lésions.
• Une somme d’argent et un temps absolument absurdes ont été gaspillés dans cette entreprise en raison du besoin du secteur médical de trouver un médicament brevetable.
• L’attention portée à ces médicaments lucratifs a détourné l’attention d’autres traitements (hors brevet) qui sont plus susceptibles d’aider les patients atteints de la maladie d’Alzheimer.
Par exemple, un essai contrôlé randomisé qui a administré des TCM dérivés de la noix de coco a révélé qu’en 6 mois, 80 % des patients sont restés stables ou se sont améliorés, ce qui, pour mettre les choses en perspective, est mieux que ce que tous les essais de médicaments contre l’amyloïde ont montré, et plus important encore, ne provoque pas d’hémorragies cérébrales (et coûte beaucoup moins cher que le coût annuel d’environ 30 000 $ de ces médicaments).
Note : De nombreux lecteurs ont indiqué que l’huile de coco avait amélioré l’état de santé de leurs proches atteints de démence.
Lire la suite : La grande escroquerie sur la maladie d’Alzheimer et les remèdes éprouvés qu’ils ont enterrés pour des milliards
8. Conclusion
Les chapitres réunis dans ce guide complet mettent en lumière un récit captivant : le potentiel inexploité d’interventions innovantes, peu coûteuses et accessibles pour révolutionner la santé neurologique. S’appuyant sur un large éventail de sources, ils tissent une trame d’espoir face à la crise croissante des maladies neurodégénératives telles que la maladie d’Alzheimer, la démence et la maladie de Parkinson. Au cœur de cette approche se trouve une volonté commune de s’attaquer aux causes profondes plutôt qu’aux symptômes, remettant en question les paradigmes bien ancrés de la médecine conventionnelle qui privilégient souvent les médicaments onéreux à l’efficacité limitée.
Partant du potentiel neuroprotecteur de l’ivermectine, des études récentes (2025) confirment son rôle dans l’atténuation des pathologies de type Alzheimer chez les modèles animaux, par la réduction des plaques amyloïdes et de la neuroinflammation. ( pubmed.ncbi.nlm.nih.gov )
S’appuyant sur des résultats antérieurs, des recherches récentes mettent en évidence ses effets anti-inflammatoires et sa synergie potentielle avec les traitements existants contre la maladie de Parkinson, notamment en stimulant la libération de dopamine et en modulant l’activité cholinergique. ( cellandbioscience.biomedcentral.com )
Ces développements soulignent l’évolution de l’ivermectine, passée d’un agent antiparasitaire à un outil neuroprotecteur polyvalent, offrant une thérapie d’appoint abordable à une époque où l’exposition aux toxines et aux facteurs de stress électromagnétiques est en constante augmentation.
De même, la capacité du DMSO à protéger le tissu cérébral des lésions est mise en évidence par des études de 2025, démontrant sa modulation des voies inflammatoires dans des modèles de traumatisme crânien et son potentiel à atténuer les séquelles d’un AVC. ( Sciencedirect 2025 )
De nouvelles études explorent ses bienfaits sexuellement dimorphes et son rôle dans la stabilisation de la barrière hémato-encéphalique, positionnant le DMSO comme une intervention vitale pour les accidents vasculaires cérébraux et les lésions médullaires – des affections pour lesquelles les traitements conventionnels sont insuffisants, pouvant potentiellement éviter à des millions de personnes un handicap à vie.
L’expérience pratique acquise au fil de cinq années de soins aux personnes atteintes de démence offre des stratégies intemporelles, désormais enrichies par les connaissances de 2025 sur la réduction de l’épuisement professionnel des aidants grâce à de nouveaux programmes et des approches personnalisées de la gestion des médicaments. ( publichealth.gmu.edu )
Des analyses récentes révèlent que près de 60 % des aidants familiaux présentent eux-mêmes des facteurs de risque modifiables de déclin cognitif, soulignant l’importance des soins personnels, des activités quotidiennes favorisant l’engagement et de la préparation juridique. ( Alz 2025 )
Ces enseignements évoluent au gré des données probantes démontrant comment les stratégies de communication et les modèles de soins complets améliorent la qualité de vie des patients et des aidants. ( pmc.ncbi.nlm.nih.gov )
Le protocole ReCODE du Dr Dale Bredesen illustre une approche holistique de la guérison, ciblant des facteurs multifactoriels tels que l’inflammation et les déséquilibres métaboliques. Les mises à jour de 2025, incluant des discussions sur le lien entre la santé bucco-dentaire et la maladie d’Alzheimer ainsi que des essais de médecine de précision, confirment son efficacité de 85 % aux premiers stades, réfutant les critiques d’« espoir illusoire » en soulignant les améliorations durables obtenues grâce à des modifications du mode de vie et de l’alimentation. ( apollohealthco.com )
Les effets bénéfiques du bleu de méthylène sur les mitochondries gagnent en popularité en 2025, des études établissant un lien avec l’inversion de l’hypométabolisme et ses effets nootropiques sur la mémoire et la concentration. ( sc.edu )
Au-delà de son action sur les plaques, sa synergie avec les cétones permet de traiter les problèmes vasculaires, offrant ainsi une stratégie sûre et à faible dose pour la prévention de la démence et la vitalité cognitive. ( gethealthspan.com )
Les critiques de l’hypothèse amyloïde, amplifiées par les scandales de 2025, révèlent comment des intérêts bien établis – la « mafia de l’amyloïde » – ont détourné des milliards, aboutissant à des médicaments aux bénéfices marginaux et aux risques graves. ( statnews.com )
Les révélations concernant la falsification des données et l’inertie institutionnelle soulignent la nécessité de changements de paradigme, car des mythes néfastes persistent malgré des preuves en faveur d’approches multifactorielles. ( alz.org )
Collectivement, ces observations remettent en question le statu quo et préconisent des traitements personnalisés ciblant les causes profondes de la maladie plutôt que des médicaments standardisés. Face à l’augmentation des cas de démence — qui devraient toucher 13,8 millions d’Américains d’ici 2050 —, ces alternatives promettent prévention et rémission, réduisant ainsi le fardeau annuel de 384 milliards de dollars. (18)
Ce guide complet fournit aux lecteurs des connaissances pratiques et les encourage à consulter des professionnels de la santé avant toute mise en œuvre. En adoptant ces stratégies, nous envisageons un avenir où le déclin neurologique ne sera plus une fatalité, mais un progrès possible grâce à l’innovation, la sensibilisation et une prise en charge globale. La voie à suivre consiste à intégrer les approches alternatives aux pratiques courantes, afin de favoriser une ère de collaboration en matière de santé cérébrale qui privilégie le bien-être humain au profit.
Références :
- Ivermectine pour la maladie de Parkinson et la démence : exploration de son potentiel en tant que thérapie neuroprotectrice adjuvante
- Le DMSO pourrait sauver des millions de personnes des lésions cérébrales et médullaires – Un médecin du Midwest (2025)
- Leçons tirées de 5 années d’accompagnement de proches atteints de démence
- Protocole ReCODE pour la maladie d’Alzheimer – Dr Dale Bredesen (2025)
- Bleu de méthylène et santé cérébrale : bienfaits, posologie et effets secondaires (2025)
- La grande escroquerie sur la maladie d’Alzheimer et les remèdes éprouvés qu’ils ont enterrés pour des milliards de dollars – Un médecin du Midwest
- L’ivermectine présente un potentiel neuroprotecteur prometteur et joue un rôle dans l’atténuation des pathologies de type Alzheimer chez les modèles animaux en réduisant les plaques amyloïdes et la neuroinflammation. ( pubmed.ncbi.nlm.nih.gov )
- Les effets anti-inflammatoires de l’ivermectine et sa synergie potentielle avec les traitements existants contre la maladie de Parkinson, notamment en stimulant la libération de dopamine et en modulant l’activité cholinergique. ( cellandbioscience.biomedcentral.com )
- Modulation par le DMSO des voies inflammatoires dans les modèles de traumatisme crânien et potentiel d’atténuation des effets post-AVC. ( Sciencedirect 2025 )
- Perspectives de 2025 sur la réduction de l’épuisement professionnel des aidants grâce à de nouveaux programmes et à des approches personnalisées de la gestion des médicaments. ( publichealth.gmu.edu )
- 60 % des aidants présentent eux-mêmes des facteurs de risque modifiables de déclin cognitif, soulignant l’importance des soins personnels, des activités quotidiennes favorisant l’engagement et de la préparation juridique. ( Alz 2025 )
- Comment les stratégies de communication et les modèles de soins complets améliorent la qualité de vie des patients et des aidants. ( pmc.ncbi.nlm.nih.gov )
- Le lien entre la santé bucco-dentaire et la maladie d’Alzheimer, ainsi que les essais de médecine de précision, confirment son efficacité à 85 % aux stades précoces ( apollohealthco.com ).
- Inversion de l’hypométabolisme par le bleu de méthylène et effets nootropiques sur la mémoire et la concentration. ( sc.edu )
- La synergie du bleu de méthylène avec les cétones permet de traiter les problèmes vasculaires, offrant ainsi une stratégie sûre et à faible dose pour la prévention de la démence et la vitalité cognitive. ( gethealthspan.com )
- Comment des intérêts bien établis – la « mafia de l’amyloïde » – ont détourné des milliards de dollars, aboutissant à des médicaments aux bénéfices marginaux et aux risques graves. ( statnews.com )
- Les révélations concernant la falsification des données et l’inertie institutionnelle soulignent la nécessité de changements de paradigme, car des mythes néfastes persistent malgré des preuves en faveur d’approches multifactorielles. ( alz.org )
- Les taux de démence augmentent — on prévoit qu’ils toucheront 13,8 millions d’Américains d’ici 2050 ( alz-journals.onlinelibrary.wiley.com )
Étude :
- Effets neuroprotecteurs de l’ivermectine sur un modèle de maladie d’Alzheimer induit par la streptozotocine chez le rat
https://pubmed.ncbi.nlm.nih.gov/40879672/
- L’ivermectine : un médicament aux multiples facettes, au potentiel allant au-delà du traitement antiparasitaire.